гипоксия головного мозга у ребенка 1 год последствия
Гипоксически-ишемическое поражение
Гипоксически-ишемическое поражение (ГИП) ЦНС – это комплекс изменений в организме ребенка, возникающий вследствие недостаточного снабжения кислородом органов и тканей. Гипоксия на ранних сроках (6-11 недель) может привести к аномалиям развития структур головного мозга плода, а на поздних стадиях – к задержке внутриутробного развития, поражению ЦНС и снижению адаптационных возможностей малыша после рождения.
Основные причины развития ГИП ЦНС:
— анемия у мамы (снижение количества гемоглобина, при котором снижается доставка кислорода и питательных веществ к тканям организма малыша)
— любые хронические заболевания и пороки: врожденные пороки сердца, легких других органов, заболевания почек, наличие сахарного диабета, которые способствуют нарушению кровообращения
— осложнения беременности и родов (гестоз, угроза преждевременных родов, патология плаценты и пуповины, недонашивание и перенашивание беременности, многоплодная беременность, многоводие и маловодие, различные аномалии родовой деятельности)
— заболевания плода (гемолитическая болезнь новорожденных, внутриутробное инфицирование, кровотечения)
Ощутимые признаки гипоксии плода преимущественно выражаются в изменении его двигательной активности (внезапное усиление, учащение сердцебиения и движений (шевеления) плода при острой или урежение и ослабление их же при хронической гипоксии). При выявлении диагноза внутриутробная гипоксия плода, будущей маме необходимо проведение процедур по выявлению причин с последующим комплексным лечением их источника с возможной госпитализацией в стационар, соблюдением постельного или домашнего режима и режима дня.
Диагностика:
Необходимо проведение ультразвукового исследования плода, применение кардиотокографии (запись сердечной деятельности плода) и доплерометрии (исследование кровотока сосудов матки и пуповины плода) с той частотой, которой назначит лечащий врач. Также применяются аускультация (выслушивание) сердцебиения плода стетоскопом.
Следует отметить, что не каждая беременность протекает на фоне вышеперечисленных заболеваний, осложняя внутриутробную гипоксию плода. Чтобы не допустить возможного появления гипоксии, особое внимание уделяется ее профилактике: длительные прогулки на свежем воздухе, обязательные дозированные физические нагрузки (гимнастика, зарядка, упражнения для беременных и дыхательные упражнения, плавание, йога). Возможно применение гипербарической оксигенации (ГБО) по назначению лечащего врача. Необходимо помнить, что лечение должно быть назначено гинекологом, быть комплексным и учитывать индивидуальный подход к каждой будущей маме.
Ранние симптомы, с которыми следует обратиться к детскому неврологу
— вялое сосание груди, поперхивание при кормлении, вытекание молока через носик малыша
— слабый крик ребенка, гнусавый или осиплый голос
— частые срыгивания и недостаточная прибавка в весе
— снижение двигательной активности ребенка, сонливость, вялость или выраженное беспокойство
— дрожание подбородка, верхних и/или нижних конечностей, частые вздрагивания
— трудности при засыпании, частые пробуждения во сне
— запрокидывание головы
— замедление или быстрое увеличение окружности головы
— низкий (дряблые мышцы) или высокий тонус мышц конечностей и туловища
— уменьшение активности движений руки или ноги с какой-либо стороны, ограничение разведения бедер или наличие позы «лягушки» с выраженным разведением бедер, необычная поза ребенка
— косоглазие, кривошея
— рождение ребенка путем кесарева сечения, в тазовом предлежании, с аномалием родовой деятельности или с применением акушерских щипцов, выдавливанием, с обвитием пуповины вокруг шеи
— недоношенность ребенка
— наличие судорог при родах или в послеродовом периоде
Поздние симптомы проявления родового травматизма
Бывают случаи, когда при рождении у малыша имеются минимальные нарушения, но спустя годы, под влиянием тех или иных нагрузок – физических, умственных, эмоциональных – неврологические нарушения проявляются с различной степенью выраженности. Это, так называемые, поздние проявления родового травматизма. Среди них:
— снижение мышечного тонуса (гибкость), которая так часто является дополнительным плюсом при занятиях спортом. Нередко таких детей с радостью принимают в секции спортивной и художественной гимнастики, в хореографические кружки. Но большинство из них не выносят тех физических нагрузок, которые имеют место быть в данных секциях.
— снижение остроты зрения, наличие асимметрии надплечий, углов лопаток, искривления позвоночника, сутулости – признаков возможной родовой травмы шейного отдела позвоночника
-возникновение головных болей, головокружения
При наличии вышеперечисленных жалоб не откладывайте визит к детскому неврологу! Специалист назначит определенные обследования, курс лечения и обязательно поможет Вам!
Гипоксия новорожденного
Автор: Созинова А.В., акушер-гинеколог, ведет непрерывную практику с 2001 года.
Гипоксия новорожденных не считается отдельным заболеванием, а относится лишь к патологическим состояниям, то есть является проявлением какой-либо врожденной/приобретенной патологии или неблагоприятного течения беременности и родов.
Гипоксия обязательно сопровождает респираторный дистресс-синдром, который часто развивается у недоношенных детей. Причем, чем меньше срок гестации, тем тяжелее проявляется данный синдром.
Итак, гипоксией новорожденного называется кислородное голодание головного мозга, что приводит к его дисфункции, а также другим системным нарушениям. Гипоксия головного мозга представляет огромную опасность для новорожденного и может привести к его инвалидизации и даже гибели.
Причины
Факторы, которые провоцируют развитие гипоксии новорожденного, весьма многочисленны. Условно их можно разделить на 4 большие группы:
Антенатальные причины (действующие во время беременности)
Также в этот список входят:
Кроме того, виной гипоксии могут быть:
Интранатальные причины (осложненное течение родов)
В данную группу входят:
Также в данную группу входят:
Патология со стороны пуповины
Плодовые причины (со стороны плода).
К данным причинам относятся:
Асфиксия новорожденного
Асфиксия, переходящая впоследствии в гипоксию новорожденного развивается в результате закупорки дыхательных путей (заглатывание ребенком околоплодных вод и мекония, закупорка слизью, тугое обвитие пуповины, длительное и проблематичное рождение головки и другие).
Признаки гипоксии. Шкала Апгар
Оценка состояния ребенка проводится сразу после рождения, на первой минуте и спустя 5 минут. С этой целью используют шкалу, разработанную Виржинией Апгар, учитывая и суммируя следующие показатели, каждый из которых оценивается от 0 до 2 баллов:
По полученной сумме баллов определяется отсутствие или наличие гипоксии и ее степень:
Гипоксия легкой степени определяется практически у всех новорожденных на первой минуте жизни и исчезает в течение 5 минут самостоятельно.
Среднетяжелая гипоксия новорожденного требует определенного лечения, состояние ребенка приходит в норму через несколько дней. При тяжелой гипоксии или асфиксии проводятся немедленные реанимационные мероприятия, назначается комплексное лечение и наблюдение за ребенком в дальнейшем.
Клиника гипоксии новорожденного, как правило, ярковыражена и диагноз устанавливается сразу после появления ребенка на свет. К признакам данного состояния относятся тахикардия, с постепенной заменой на брадикардию (менее 100 ударов в минуту), нарушение ритма сокращений сердца, аускультация шумов в сердце, бледность кожи и синюшность носогубного треугольника и конечностей.
Отмечается нерегулярное дыхание или его отсутствие, двигательная активность снижена или отсутствует (ребенок вялый или не шевелится), присутствие в околоплодных водах мекония (зеленые воды). Увеличиваются показатели свертываемости крови, что ведет к тромбообразованию в сосудах и кровоизлиянию в ткани.
В дальнейшем, если гипоксия была пропущена на первых минутах жизни ребенка, присоединяются следующие признаки:
Гипоксическая энцефалопатия
Гипоксия новорожденного ведет к развитию гипоксической энцефалопатии (поражение головного мозга), которая подразделяется на степени тяжести:
легкая – сонливость или возбуждение новорожденного, исчезающие через 5-7 суток;
среднетяжелая – кроме сонливости и/или возбуждения наблюдается плач без причины, судороги, неприятие ношения на руках, быстрое замерзание;
тяжелая – сильная сонливость и заторможенность, развитие психомоторного возбуждения или коматозного состояния с непрекращающимися судорогами.
Лечебная тактика гипоксии
При возникновении гипоксии плода в потужном периоде или во время схваток (урежение сердцебиения) принимают решение о скорейшем завершении родов: проведение кесарева сечения или наложение акушерских щипцов (в случае родостимуляции окситоцином введение препарата прекращают). После рождения ребенка приступают к немедленному оказанию медицинской помощи:
Реабилитация после выписки
Дальнейшее лечение после выписки из роддома (удовлетворительное состояние ребенка) проводится участковым неонатологом, который назначает массаж, лечебную гимнастику, режим кормления и объясняет женщине правила ухода за ребенком, испытавшим гипоксию после рождения.
Из лекарственных препаратов назначаются средства, улучшающие кровообращение и питание головного мозга (винпоцетин, пирацетам, церебролизин), препараты, снижающие внутричерепное давление (диакарб, аспаркам, калийсодержащие средства), противосудорожные лекарства по показаниям.
Ребенок находится на диспансерном учете у педиатра и регулярно должен осматриваться неврологом.
Последствия и прогноз
Гипоксия легкой и средней степени тяжести при своевременном и качественном лечении не приводит к серьезным последствиям, но тяжелая гипоксия опасна развитием следующих состояний:
К редким последствиям тяжелой гипоксии новорожденного относятся инвалидизация ребенка или летальный исход.
Прогноз зависит от степени гипоксии. При легкой и среднетяжелой гипоксии и адекватной терапии прогноз благоприятный, при тяжелой гипоксии мозга прогноз сомнительный.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Возможности применения нейропротективных препаратов в реабилитации детей первого года жизни с перинатальными гипоксическими поражениями центральной нервной системы
Опубликовано в журнале:
Журнал неврологии и психиатрии №5, 2013; Вып. 2
Г.С. Голосная
Кафедра неврологии, нейрохирургии и медицинской генетики педиатрического факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова
Ключевые слова: дети первого года жизни, гипоксия ЦНС, перинатальная патология, лечение.
The possibility of the use of neuroprotective drags in rehabilitation treatment of infants with perinatal hypoxic damage of central nervous system
G.S. Golosnaya
Pirogov Russian National Medical Research University, Moscow
Key words: infants, hypoxy of CNS, perinatal pathology, treatment.
Гипоксические повреждения головного мозга занимают одно из первых мест среди перинатальных повреждений нервной системы и являются основными причинами перинатальной смертности, составляя от 20 до 50% в ее структуре [1—3]. Это связано с тем, что развивающийся мозг новорожденного чрезвычайно чувствителен к воздействию гипоксии, которая не только нарушает клеточную дифференциацию и вызывает очаговые повреждения мозговой ткани, но и задержку развития сосудистой системы. Толерантность к воздействию повреждающих факторов у каждого ребенка различна. Поэтому при сравнительно равных условиях у детей могут развиваться различные по степени выраженности клинические проявления.
В настоящее время получено достаточно большое количество новой информации о патогенезе, молекулярных и биологических основах гипоксического перинатального поражения ЦНС. Доказано, что формирование грубых структурных изменений ткани мозга под влиянием гипоксии обусловлено в том числе и неспособностью нейрональных структур синтезировать факторы защиты. В свою очередь антигены, влияющие на деструктивные процессы, обнаруживаются в сыворотке крови новорожденных в значительно превышающих нормативные значения концентрациях уже в первые сутки жизни [3].
В соответствии с современными представлениями о механизмах нейронального повреждения при гипоксии и ишемии большое практическое значение приобретает изучение возможности применения в комплексной терапии реабилитационных программ у детей первого года жизни нейропротективных препаратов [4—8]. В связи с этим привлекают к себе внимание препараты, воздействующие на обмен центральных медиаторов, особенно лекарственные средства, влияющие на метаболизм тормозного медиатора — гамма-аминомасляной кислоты (ГАМК).
Одним из таких препаратов ГАМК является пантогам. С 1995 г. он выпускается российской компанией «ПИК-Фарма». Пантогам по химической структуре представляет собой кальциевую соль D(+)-пантоил-гамма-аминомасляной кислоты и относится к ноотропным препаратам смешанного типа с широким спектром активности, что определяет его особое место среди лекарственных средств.
От других ГАМК-производных препаратов пантогам отличается сбалансированным влиянием на центральную нервную систему. Благодаря присутствию в молекуле пантогама пантоильного радикала, препарат проникает через гематоэнцефалический барьер и оказывает выраженное воздействие на функциональную активность ЦНС.
Фармакологические эффекты пантогама обусловлены его прямым влиянием на ГАМК-рецепторно-канальный комплекс. Препарат оказывает также активирующее влияние на образование ацетилхолина, улучшает утилизацию глюкозы и кровоснабжение мозга, повышает устойчивость мозга к гипоксии, воздействию токсических веществ, стимулирует анаболические процессы в нейронах. В организме пантогам практически не метаболизируется и в течение 48 ч почти полностью выводится.
Пантогам применяется при лечении неврологических и психических заболеваний у детей разного возраста в режиме как монотерапии, так и в комбинации с другими лекарственными средствами. Сочетание мягкого психостимулирующего и умеренно седативного эффектов пантогама позволяет активировать когнитивные функции у детей, снижает тревожность, нормализует сон ребенка. Препарат хорошо переносится детьми.
В раннем возрасте применение пантогама в комплексной терапии оптимально при самых первых признаках задержки психомоторного развития (ПМР), в том числе при нарушениях темпа предречевого и речевого развития с одного года до трех лет. Обладая нейрометаболическим, нейропротекторным и нейротрофическим действием, пантогам улучшает когнитивные функции, повышает психическую активность и объем познавательной деятельности.
В настоящее время существует две лекарственные формы пантогама — таблетки и 10% сироп (не содержащий сахар). Последняя форма может применяться у детей с первых месяцев жизни.
Цель настоящей работы — изучение эффективности и переносимости препарата пантогам в форме 10% сиропа для коррекции нарушений ПМР у детей первого года жизни, перенесших гипоксическое поражение ЦНС.
Следует отметить, что выбранная нами группа пациентов состояла из перенесших гипоксию доношенных детей с задержкой ПМР легкой и средней степени. Не всегда указанные степени задержки ПМР приводят к более тяжелым расстройствам. Более того, несмотря на достаточную тяжесть состояния детей при рождении, в дальнейшем в этих случаях выявляется способность к компенсации нарушений в течение 3—4 мес жизни. Поэтому именно у таких детей показано применение ноотропных препаратов, которые могут способствовать прогрессу психофизиологического развития.
Говоря о препарате, важно отметить, что он давно и успешно используется в детской неврологической практике. Но хотелось выделить именно эффективность применения его в терапии нарушений психомоторного развития в группе доношенных детей, перенесших гипоксию. Во-первых, эти пациенты не всегда рассматриваются как угрожаемые по формированию двигательных нарушений. Это часто обусловлено тем, что, несмотря на тяжесть состояния, перенесенного при рождении, дети способны хорошо компенсировать нарушения в период до 3—4 мес жизни. Второй момент, который в определенной степени является спорным, — отсутствие четких морфологических маркеров повреждения мозга при проведении нейросонографии. В третьих, выбранная группа доношенных детей позволяет сравнить развитие с нормативным.
Несомненно, что практикующие неврологи учитывают в реабилитационных программах у детей первого года жизни все симптомы, отрицательно влияющие на развитие (внутричерепная гипертензия, судорожные состояния и т.д.), поэтому мы включили в исследование только доношенных детей с определенными нарушениями, ведущим из которых явилась задержка психомоторного развития легкой и средней степени.
Материал и методы
Под нашим наблюдением находились 60 доношенных детей в возрасте 5—12 мес. Все дети родились от женщин с отягощенным акушерско-гинекологическим и соматическим анамнезом. По данным амбулаторных карт, во всех случаях отмечалась хроническая внутриутробная гипоксия.
Критерии включения: согласие родителей, возраст детей 5—12 мес, наличие нарушений ПМР легкой и средней степени, без признаков органических поражений ЦНС.
Критерии исключения: непереносимость препарата или его компонентов, тяжелая задержка развития, наличие органических поражений ЦНС, прогрессирующая внутричерепная гипертензия, генетические заболевания, судорожные состояния в анамнезе, дети с гестационным возрастом при рождении менее 37 нед, участие в каких-либо исследованиях за 4 нед до включения в настоящее исследование, несоблюдение родителями условий исследования: непосещение врача в соответствии с установленным расписанием в течение времени наблюдения, прием препарата не по схеме.
Дети были разделены на две группы — основную и контрольную. В основную группу вошли 30 детей, лечившихся пантогамом в виде сиропа. В контрольной группе было также 30 детей, лечившихся другими ноотропными препаратами. В зависимости от использовавшегося препарата они были разделены на 2 подгруппы по 15 человек, лечившихся энцефаболом и кортексином.
Пантогам в виде сиропа назначался по 0,5 г 2 раза в день, утром и днем за 15—20 мин до еды в течение 56 дней. Энцефабол — по 50 мг 1 раз в день утром в течение 56 дней. Кортексин — по 0,5мг/кг 1 раз в сутки, внутримышечно в течение 10 дней.
Необходимо отметить, что все дети в рамках комплексной реабилитационной программы обязательно получали массаж, гимнастику, сеансы плавания, при необходимости — курсы физиотерапии.
Обследование больных начиналось только после получения информированного согласия от родителей. Все дети постоянно находились под наблюдением педиатра, невролога, офтальмолога. Всем наблюдаемым детям была проведена электроэнцефалография и повторно (в среднем 2 раза) — ультразвуковое исследование головного мозга — нейросонография, спектральная допплерография сосудов. Исследования проводили по общепринятой методике.
При оценке степени ПМР применялись шкалы О.В. Баженовой и Журбы—Мастюковой.
До начала обследования все дети находились под тщательным наблюдением невролога, который осматривал их не реже 1 раза каждые 3—4 нед.
В процессе выполнения исследования дети обследовались до начала терапии, на 28-й и 56-й дни.
Результаты и обсуждение
Основные клинические нарушения, отмечавшиеся в неврологическом статусе детей в раннем неонатальном периоде, свидетельствовали о том, что они перенесли длительную хроническую внутриутробную гипоксию.
Во всех группах детей преимущественными сроками формирования нарушения ПМР были периоды с 3-го по 5-й месяц жизни, и к периоду начала исследования задержка ПМР оценивалась как легкая и средней степени. Тяжелой степени задержки в изученных случаях не было.
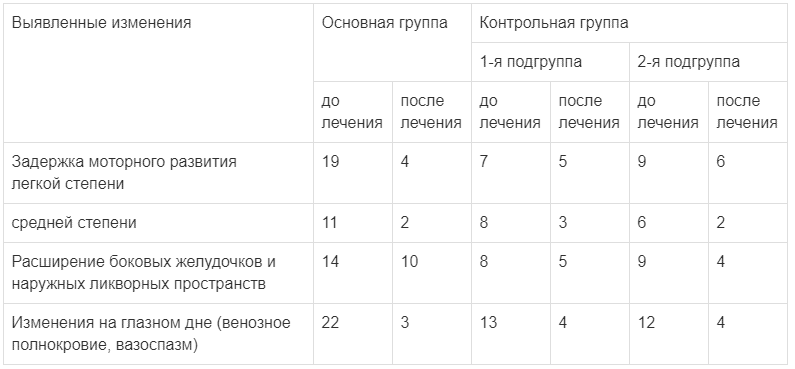
В основной группе задержка легкой степени была выявлена у 19 детей, средней степени — у 11. Расширение боковых желудочков и наружных ликворных пространств обнаружено у 14 детей. Изменения на глазном дне сосудистого рисунка (венозное полнокровие, вазоспазм) отмечалось у 22 детей. У детей основной группы были отмечены также сопутствующие соматические заболевания: рахит у 27 детей, атопический дерматит — у 3, железодефицитная анемия легкой степени — у 1 ребенка.
В 1-й подгруппе контрольной группы (лечившихся энцефаболом) задержка моторного развития легкой степени была отмечена у 7 детей, средней — у 8. Расширение боковых желудочков и наружных ликворных пространств было у 8 детей. Изменения на глазном дне (венозное полнокровие, вазоспазм) выявлены у 13 детей. В 1-й подгруппе были отмечены также сопутствующие соматические заболевания: рахит — у 12 детей, атопический дерматит — у 2, железодефицитная анемия легкой степени — у 2.
Во 2-й подгруппе контрольной группы (лечившихся кортексином) встречались аналогичные изменения: задержка моторного развития легкой степени отмечена у 9 детей, средней — у 6. Расширение боковых желудочков и наружных ликворных пространств у 9 детей. Изменения на глазном дне сосудистого рисунка (венозное полнокровие, вазоспазм) — у 12 детей. В этой подгруппе были также отмечены сопутствующие соматические заболевания: рахит — у 10 детей, атопический дерматит — у 4, железодефицитная анемия легкой степени — у 4.
Изменения, выявленные до и после начала терапии, представлены в табл. 1.
Таблица 1.
Число больных с различными признаками задержки ПМР
Патологических изменений на ЭЭГ не было выявлено ни у одного из обследованных детей.
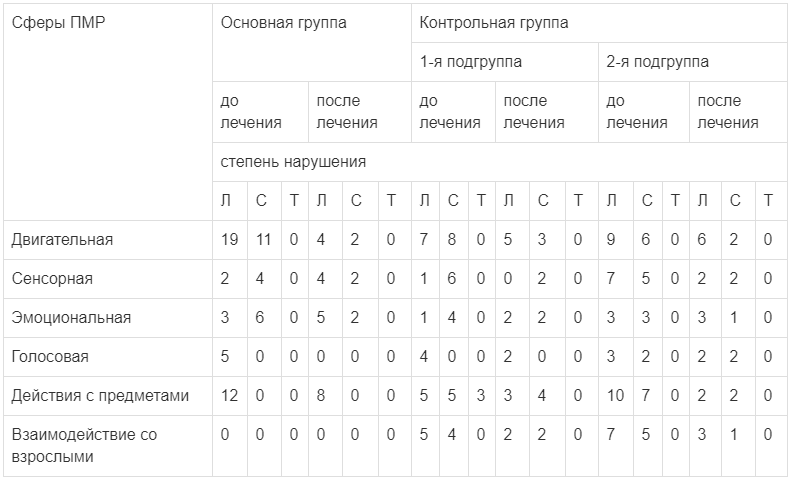
Изучение структуры ПМР показало различия в исходном состоянии отдельных сфер психофизиологической активности — двигательной, сенсорной, эмоциональной, голосовой, способности к манипулированию с предметами и взаимодействию со взрослыми. В дальнейшем под влиянием использовавшихся для лечения препаратов происходило их изменение, чаще в сторону уменьшения выраженности нарушений. Эти данные представлены в табл. 2.
Таблица 2.
Распределение детей разных групп с легкой и средней степенью задержки ПМР в разных сферах до и после лечения
Примечание. Здесь и в табл. 3: Л — легкая степень, С — средняя, Т — тяжелая степень задержки, которая выявлена не была.
Данные, приведенные в табл. 1 и 2, показывают, что при использовании пантогама положительные сдвиги в степени выраженности патологии отмечались во всех случаях, хотя и были разной степени выраженности по отдельным сферам ПМР. Тенденция к таким изменениям имела место и при использовании энцефабола и кортексина (в подгруппах контрольной группы), но изменения были меньше выражены, чем в основной группе. Этот вывод, естественно, нуждается в подтверждении с расширением числа наблюдений, использованием методов доказательной медицины и необходимых статистических показателей.
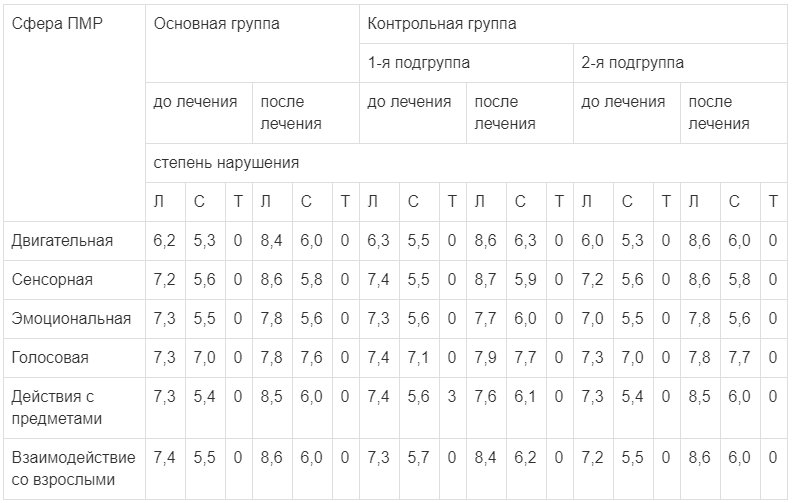
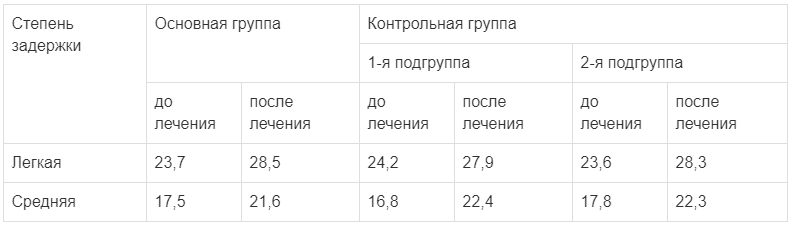
Дополнительно к представленным данным приводим изменения степени задержки ПМР в баллах по шкалам О.В. Баженовой (табл. 3) и Журбы—Мастюковой (табл. 4).
Таблица 3.
Характеристика ПМР и степень задержки различных сфер наблюдаемых у детей при оценке по шкале О.В. Баженовой, баллы
Таблица 4.
Результаты оценки по шкале Журбы—Мастюковой, баллы
Примечание. Норма — 30 баллов, задержка ПМР средней степени — 13—22 балла, риск развития нарушения ПМР — 23—26 баллов.
Оценка развития по шкале Журбы—Мастюковой от оценки по О.В. Баженовой принципиально не отличалась в начале и конце применения препаратов (см. табл. 4).
Что касается нежелательных явлений, то они развились только в 1 случае — высыпание на коже аллергического характера, которое исчезло в течение 3 дней.
Таким образом, в настоящем исследовании была выявлена достаточно высокая эффективность пантогама в виде 10% сиропа в лечении нарушений психомоторного развития вследствие гипоксического поражения ЦНС у детей первого года жизни. Показана его хорошая переносимость и безопасность. Установлено, что пантогам обладает более высокой эффективностью в сравнении с кортексином и энцефаболом.
Необходимо отметить, что назначение препарата пантогама в виде 10% сиропа имеет ряд преимуществ в связи с более удобной формой применения у детей первого года жизни и меньшей ценой.
ЛИТЕРАТУРА
1. Барашнев Ю.И., Розанов А.В., Панов В.О., Волобуев А.И. Роль гипоксически-травматических повреждений головного мозга в формировании инвалидности с детства. М: Рос вестн перинат и педиат 2006; 4: 41-46.
2. Белоусова Т.В. Комплексная терапия критических состояний у новорожденных с перинатальными повреждениями ЦНС. Перинатология и педиатрия 2007; 2: 30: 41-43.
3. Голосная Г.С. Нейрохимические аспекты патогенеза гипоксических поражений мозга у новорожденных. М: ИД «Медпрактика-М» 2009; 128.
4. Голосная Г.С. Применение кортексина в реабилитации детей первого года жизни с перинатальными гипоксическими поражениями ЦНС. Эффективная фармакотерапия. Педиатрия 2010; 4: 42-46.
5. Голосная Г.С. Проблемы лечения заболеваний нервной системы у детей раннего возраста. Практика педиатра 2011; 2: 33-36.
6. Петрухин А.С. Неврология детского возраста. М 2004.
7. Шабалов Н.П., Платонова Т.Н., Скоромец А.П. Кортексин в нейропедиатрии. Метод. рекомендации. СПб 2006; 63.