во сне мозг очищается
Новости
Новости о медицине
и здоровом образе жизни
Факторы риска развития деменции
Число людей во всем мире, страдающих от деменции, постоянно колеблется и растет. Эта болезнь разрушает мозг и не лечится. Однако результаты последних исследований позволяют определить факторы, исключив которые вы можете снизить риск возникновения у вас подобных проблем с мозгом.
По крайней мере, одного фактора риска – старения – избежать не удастся. Однако ученые утверждают, что определенный образ жизни может помочь вам снизить риск возникновения деменции. Правда, несмотря на то, что начинать вести правильный образ жизни никогда не поздно, на реальное снижение вероятности возникновения болезни, согласно результатам исследований, могут уйти десятилетия.
Рассмотрим проблему высокого кровяного давления. В опубликованном в прошлом августе исследовании ученые в течение 24 лет наблюдали за 16.000 взрослых людей в возрасте от 44 до 66 лет. По их словам, у людей среднего возраста с высоким кровяным давлением риск развития деменции был выше почти на 40%. В обзоре, выпущенном ранее в 2014 году, было установлено, что высокое кровяное давление в течение всей жизни человека ежегодно становится причиной возникновения 425.000 случаев болезни Альцгеймера.
Однако, по словам невролога Дугласа Шарр, доктора медицины, следует одинаково уделять внимание своему здоровью и в молодости, и в преклонном возрасте.
На миллионы больше, но почему?
По оценкам Всемирной организации здравоохранения, к 2030 году от деменции будут страдать 82 миллиона человек во всем мире. В США, по этой оценке, к 2050 году болезнь Альцгеймера – основная причина развития деменции – поразит более 14 миллионов людей, что почти в 2 раза больше, чем количество людей, страдающих от этой болезни сегодня.
Деменция становится причиной медленного снижения умственных способностей человека. Она разрушает память, снижает настроение, ослабляет языковую способность и угнетает другие функции головного мозга. Люди с деменцией на финальных стадиях развития заболевания не могут жить одни и требуют круглосуточного внимания и ухода за собой. Болезнь Альцгеймера является одной из основных причин возникновения данного заболевания, так как ее течение сопровождается повышенной вероятностью возникновения инсультов и других проблем с сердечно-сосудистой системой, которые, в свою очередь, повреждают сосуды и вызывают, в итоге, состояние, именуемое сосудистой деменцией.
Кроме поддержания давления в норме, снизить риск возникновения заболевания может помочь и контроль за другими факторами риска здоровья сердца, такими как уровень холестерина в крови и показатели течения диабета.
Например, в декабрьском исследовании ученые сообщили, что диабет 2 типа вызывает такие изменения мозга, которые способны нанести ущерб памяти человека и другим функциям мозга. В другом, чуть более раннем исследовании, было установлено, что холестерин, судя по всему, способствует накоплению в мозге белка, который, как считается, значительно способствует возникновению болезни Альцгеймера.
Влияние сна на риск развития деменции
Во время сна мозг очищается от токсичных накоплений бета-амилоида, белка, который способствует развитию болезни Альцгеймера. Если человек мало или плохо спит, мозг не успевает полностью очиститься, что ведет к накоплению токсинов и увеличивает вероятность последующего возникновения деменции.
Результаты опубликованного в марте исследования, в котором принимали участие 283 взрослых человека в возрасте 77 лет, говорят о существовании прямой связи между наличием сонливости у человека в течение дня и увеличением количества бета-амилоида у него в крови. В исследовании, результаты которого были опубликованы в июле прошлого года, ученые также сообщали об аналогичных выводах, после анализа данных 101 взрослого человека, средний возраст которых составлял 63 года.
В двух небольших исследованиях – результаты одного из которых были опубликованы в декабре, а второго – в апреле – говорят о том, что уровень бета-амилоидов в мозгу человека может повыситься всего лишь после одной ночи без сна.
Однако, по словам авторов одного из исследований, одна проблемная ночь не так страшна, как хроническая бессонница.
Вероятно, есть и другие объяснения качеству этой связи. Например, по словам Пиллая, если никак не лечить апноэ во сне, это может привести к многочисленным крохотным инсультам, которые, в итоге, приведут к возникновению проблем с памятью и мышлением в будущем.
По словам Яффе, «до сих пор непонятно, способно ли лечение проблем со сном снизить риск развития деменции».
Стимуляция мозговой активности через слуховой канал и общение с людьми
В июне прошлого года в одном из наиболее крупных отчетов к известным факторам риска возникновения деменции добавилась и потеря слуха.
Однако сегодня эксперты пока ещё не могут понять, как именно потеря слуха связана с вероятностью развития деменции. Авторы исследования считают, что, вполне вероятно, что из-за сложностей со слухом мозг начинает работать активнее, чтобы уловить суть произносимого. Со временем дополнительная нагрузка, возможно, и становится причиной возникновения повреждений.
Кроме того, деменция может развиться в результате социальной изоляции человека. Если проблемы со слухом не позволяют вам в полной мере участвовать в разговорах с людьми, вы можете лишиться тех способностей мозга, которые развиваются в результате подобного типа умственной стимуляции.
Доктор Шарр соглашается с этим мнением: «Причины большинства проблем со слухом кроются не в мозге, но, если вы не слышите речь людей и недостаточно общаетесь, это может косвенно повлиять на возможности вашего мозга».
Как и со сном, никаких данных о том, может ли, например, использование слуховых аппаратов уменьшить риск развития деменции пока нет. Однако, по словам Фарго, стимуляция мозга через взаимодействие с другими людьми действительно способна снизить риск возникновения проблем с мозгом.
Защищайте свою голову
Повреждения головы также, возможно, способны привести к возникновению деменции. Так, например, в опубликованном в январе исследовании ученые изучили записи о состоянии здоровья более 164 000 человек, у которых в прошлом была диагностирована черепно-мозговая травма. Серьезные повреждения почти вдвое увеличивали риск возникновения деменции в будущем, в то время как повторные травмы приводили почти к трехкратному увеличению данной вероятности. Даже 30 лет спустя риск развития деменции у людей, перенесших черепно-мозговую травму, оставался на отметке 25% выше нормы.
Последние исследования и вовсе свидетельствуют о том, что даже легкие травмы головы способны увеличивать вероятность развития этой болезни. Яффе с коллегами изучили данные ветеранов, перенесших легкие сотрясения, но не терявших во время них сознания. В опубликованном ранее в мае исследовании её команда сообщила, что подобные травмы увеличивают риск возникновения деменции более чем в 2 раза. Чем серьезнее травма – тем выше риск.
Пиллай считает, что не совсем ясно, можно ли применять результаты, полученные Яффе и её командой к кому-то, помимо ветеранов. Однако, по его словам, «полученные результаты ставят перед учеными новые вопросы».
Связь между травмами головы и деменцией логична. По слова доктора Шарр, «травмы головы не могут быть полезны для здоровья мозга». Тем не менее, качество этой связи также остается не до конца ясным и достаточно сложным.
Виноваты не только травмы
Свою роль здесь играет и генетика. Согласно опубликованному в сентябре исследованию, ApoE4, ген, который, как известно, увеличивает риск возникновения болезни Альцгеймера, также может способствовать увеличению риска возникновения деменции после травм головного мозга.
Возможно, однажды будет изобретен анализ, который позволит определять людей, гены которых делают для них обычную игру в футбол, где достаточно часто случаются травмы головы, более опасной. По словам доктора Шарр, к моменту изобретения такого анализа ученые, возможно, даже поймут, как модифицировать подобные гены и таки образом, снижатьы риск возникновения травмы до того, как человек впервые выйдет на поле.
До тех пор лучшая стратегия защиты – просто стараться избегать травм.
Вопросы без ответа
Все эти – и многие другие факторы риска возникновения деменции должны быть лучше изучены. Кроме того, необходимо найти ответы на вопросы, как все эти факторы связаны между собой, и что станет с риском возникновения деменции, если человеку удастся полностью удалить их из своей жизни. Например, по словам Яффе, если вы начнете ходить в спортзал, вы не только будете более физически активным, но и начнете больше общаться с людьми – и оба этих фактора помогут снизить риск возникновения у вас слабоумия. Кроме того, поход в спортзал, возможно, способен снизить вероятность возникновения депрессии у человека, которая в некоторых исследованиях так же была названа одним из факторов возникновения деменции.
Как минимизировать риск
Эксперты согласны в том, что для того чтобы снизить риск возникновения у себя деменции, вам стоит следить и за своим физическим, и за своим умственном здоровье, а также за здоровьем своего сердца.
По словам Фарго, вы должны усердно тренироваться несколько раз в неделю. Однако и простая ходьба может быть полезна, если по-настоящему заниматься спортом у вас не хватает времени или других ресурсов.
Доктор Шарр рассказывает, что стимуляция мозговой активности может выглядеть по-разному: например, можно решать кроссворды или играть в такие стратегии как бридж. Однако он все же советует задействовать в своей деятельности как можно больше частей мозга. Например: беседа, во время которой вы стараетесь считать невербальные сигналы собеседника – например, его настроение, при этом, продумываете вашу следующую реплику и затем говорите.
Наконец, если вы будете следить за здоровьем вашего сердца, это поможет вам сохранить приток крови к вашему мозгу в достаточном объеме, что позволит организму доставлять к голове необходимое количество кислорода и питательных веществ. Ожирение, высокое кровяное давление, высокий уровень холестерина в крови и другие подобные факторы могут затруднять работу сердца. Со временем проблемы с сердцем могут привести к возникновению повреждений мозга – вот почему очень важно поддерживать все важные жизненные показатели в норме.
Во время сна мозг смывает накопившиеся отходы
Вопросы о том, в чем смысл сна и почему человек столько времени проводит в этом состоянии, волнует философов и ученых еще со времен древних греков. Каждый человек ежедневно совершает то, что со стороны может показаться глупейшей в эволюционном смысле ошибкой.
Не задумываясь о возможной опасности быть съеденным хищником (в последние столетия такой опасности стало меньше), теряя время, которое можно занять добычей пропитания или размножением, люди на несколько часов отключаются от внешнего мира и… спят.
До последнего времени ученые вели долгие споры о том, зачем человек треть жизни проводит во сне.
Лишь недавно физиологи получили новые данные о том, что во время сна мозг человека собирает и консолидирует воспоминания, однако ученые продолжали считать, что этот бонус не может перевесить те опасности и упущенные возможности, с которыми связана необходимость сна.
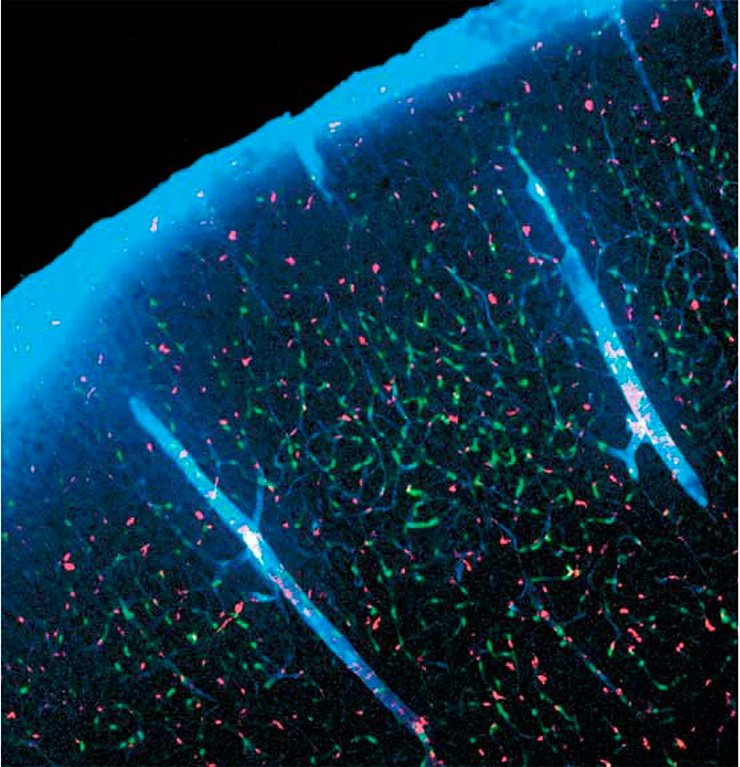
Исследование, проведенное Майкеном Нидергаардом и его коллегами из Рочестерского университета (США), показало, что главная функция мозга в процессе сна — вымывание из него вредных веществ и токсинов, накопившихся во время бодрствования.
В своей работе, опубликованной в журнале Science, Нидергаард опирается на собственное, опубликованное прошлым летом открытие. Тогда ему удалось обнаружить между клетками мозга тончайшие, заполненные жидкостью каналы. Эти каналы образуют уникальную систему самоочищения мозга от продуктов метаболизма, аналогичную лимфатической системе. Известно, что лимфатическая система, которая выводит токсины из остального организма, не распространяется на мозг, который находится в некой закрытой экосистеме, и кровь, поступая в него, проходит особые молекулярные ворота — гематоэнцефалический барьер. Этот барьер контролирует все, что попадает из крови в мозг.
Недавно обнаруженная система, названная глимфатической, переносит не лимфу, а цереброспинальную жидкость, которая поддерживает обменные процессы между кровью и мозгом и нагружена продуктами его метаболизма.
Свои открытия ученые сделали, наблюдая за мозгом мышей, который по строению весьма напоминает человеческий.
Поскольку обеспечение тока жидкости вокруг клеток требует больших затрат энергии, ученые задумались, происходит ли он постоянно или только во время сна. В течение двух лет исследователи учили мышей расслабляться и засыпать под двухфотонным микроскопом, который позволяет исследовать ток крови, окрашенной специальным красителем.
Когда мышь засыпала, ей в кровь вводили зеленый краситель и следили за его распространением по мозгу. Затем мышь будили прикосновением к хвосту, вводили красный краситель и повторяли опыт.
Результаты показали, что во время сна происходит наиболее интенсивная циркуляция цереброспинальной жидкости, а значит, очищение от продуктов метаболизма.
«В своем распоряжении мозг имеет ограниченное количество энергии, и, похоже, он должен выбирать между двумя функциональными состояниями — бодрствование и сознание или сон и очищение, — говорит Нидергаард. — Точно так же вы выбираете, пригласить ли друзей на вечеринку. Вы либо приглашаете друзей, либо затеваете уборку, но сделать и то и другое одновременно не получится».
Еще одним важным открытием стало то, что клетки мозга во время сна уменьшаются в размерах на 60%. Это сжатие увеличивает межклеточное расстояние и облегчает ток цереброспинальной жидкости, выводящей дрянь из организма.
Оказалось, что глимфатическая система отвечает за эффективное удаление бета-амилоида — белка, образующего бляшки, которые становятся причиной болезни Альцгеймера. «Наши исследования очень важны для лечения таких связанных с «загрязнением мозга» недугов, как болезнь Альцгеймера. Четкое понимание того, как и когда мозг активирует глимфатическую систему и очищается от мусора, — первый шаг в попытках контролировать эту систему и дать ей работать более эффективно», — пояснил ученый.
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.
Сон «промывает» мозги
Если в поисковую систему Яндекс ввести вопрос «для чего нужен сон?», она выдаст около 18 млн ссылок! Это является достаточным свидетельством важности и актуальности темы, с давних лет привлекавшей внимание ученых. Неудивительно, что в список ведущих открытий года, по версии «Science» вошли исследования на мозге, позволившие наконец пролить свет на одну из тайн сна
Ученые из Медицинского центра Рочестерского университета (США), проведя детальное многостадийное исследование на лабораторных мышах, проанализировали изменения обмена веществ в мозге во время сна и бодрствования. Для этого в субарахноидальное пространство (в полость между мягкой и паутинной мозговыми оболочками головного и спинного мозга, заполненную спинномозговой жидкостью) и в общий кровоток (в бедренную вену) они параллельно вводили красящие индифферентные метки, а затем следили за их распределением в верхнем слое коры мозга. Стадии сна и бодрствования документировались на основе данных точечной электрокортикографии и электромиографии.
Оказалось, что переход из состояния бодрствования в состояние сна сопровождался резким (на 60 % в течение 20—30 мин) увеличением протока жидкости в недавно открытой исследователями глимфатической системе – заполненной спинномозговой жидкостью системе каналов, сформированной клетками мозговой ткани (глии), обслуживающей нейроны. Во время сна эти каналы расширялись, и в спинномозговой жидкости возрастала концентрация различных веществ. Среди последних оказался и потенциально токсичный для нервных клеток бета-амилоид – белок, в большом количестве присутствующий у пациентов с болезнью Альцгеймера. При переходе от сна к бодрствованию вывод веществ из глиальной ткани в омывающие мозг жидкости, напротив, практически прекращался.
Дальнейшие исследования с помощью красящих меток показали, что при блокаде норадренергических рецепторов мозга происходит такая же, как во сне, активация работы глимфатической системы. В результате было высказано предположение, что наступление сна инициируется накоплением определенных веществ в процессе бодрствования.
Таким образом, эти работы экспериментально подтвердили верность широко распространенной теории о сне как о стадии жизнедеятельности, необходимой для «очистки» мозга от вредных веществ.
Эти действительно выдающиеся результаты активно обсуждались в российском Обществе сомнологов. Нужно сказать, что о прекращении норадренергической активности клеток синего ядра мозга во время фазы быстрого сна было известно и ранее (Ротенберг, 2005), а руководитель Общества сомнологов д. б. н. В. Б. Ковальзон (Институт проблем экологии и эволюции имени А. Н. Северцова, Москва) еще в 2012 г. выдвинул гипотезу о «вантузной» роли «медленного» сна.
Однако до недавнего времени у исследователей имелись лишь косвенные свидетельства о наличии у мозга «очистительной» системы, хотя еще в советское время отечественные ученые (М. А. Барон, А. Я. Росин и др.) выполнили ряд исследований движения спинномозговой жидкости в мозге.
Тем не менее экспериментально обнаружить и детально описать микрожидкостную систему мозга удалось только с появлением современных технологий прижизненной микроскопии, позволящей наблюдать живые ткани на глубине более одного миллиметра, и цветного функционального картирования при помощи флуоресцирующих меток. Полученные таким образом результаты дали новый импульс исследованиям, которые должны в итоге дать точный ответ на давний вопрос: «Зачем мы спим?»