в костном мозге увеличено количество мегакариоцитов
ОСТРЫЙ МЕГАКАРИОЦИТАРНЫЙ ЛЕЙКОЗ – РЕДКИЙ ВАРИАНТ ЛЕЙКОЗА (СОБСТВЕННОЕ НАБЛЮДЕНИЕ)
УДК 616.411-003.972
Э.З. ГАББАСОВА, Ж. С. ШЕРИЯЗДАН, Г.А. САБЫРБАЕВА,
Ж.И. БОРАНБАЕВА, У.Н. ЖИЕНБЕКОВА, М.К. ЖУМАХАНОВА,
Ж.С. КАЛБАСОВА, А.А. СЕЙТКАБЫЛОВА
Казахский национальный медицинский университет им. С.Д. Асфендиярова
Кафедра интернатуры и резидентуры по терапии №3
В данной статье представлен клинический случай редкого варианта острого лейкоза – мегакариоцитарный. Описана клиническая картина, данные морфологического исследования и иммунофенотипирования костного мозга. Особенностью заболевания в представленном наблюдении были наличие тромбофилических эпизодов и неблагоприятный исход.
Ключевые слова: редкий вариант, острый лейкоз, острый мегакариоцитарный лейкоз, М7, клинической случай.
Острый мегакариоцитарный лейкоз (ОМкЛ, ОМЛ М7, согласно FAB классификации) – вариант острого миелоидного лейкоза, при котором бластные клетки, составляющие основу болезни, главным образом представлены мегакариобластами (это клетки-предшественники мегакариоцитов, из которых, в свою очередь, образуются тромбоциты) [1].
ОМкЛ – очень редкий вариант острого миелоидного лейкоза. Точная доля его среди всех случаев острого миелоидного лейкоза, по разным оценкам, составляет 3-10% у детей (чаще всего младшего возраста и с болезнью Дауна), а у взрослых всего 1-2% [2, 3]. Возрастное распределение ОМкЛ имеет два пика: один – среди детей младшего возраста (до 3 лет), другой – среди немолодых взрослых.
Учитывая редкость данного варианта лейкоза и трудности его дифференциальной диагностики, нам представляется целесообразным представить собственное наблюдение острого мегакариоцитарного лейкоза.
Больной М., 55 лет, в августе 2011 г. был госпитализирован в гематологическое отделение ГКБ № 7 г. Алматы. Из анамнеза известно, что с июня того же года беспокоили периодически носовые кровотечения, боли в левом подреберье, стал отмечать нарастающую слабость, потливость, похудание. В дальнейшем у больного наблюдалась клиника тромбоэмболии легочной артерии, в связи с чем был госпитализирован в стационар. При обследовании: в гемограмме обнаружена нормохромная анемия тяжелой степени, лейкоцитоз до 62 тыс с нейтрофилезом, гипертромбоцитоз до 1912х10 9 л, СОЭ-65мм/час; в коагулограмме: гипокоагуляция, гиперфибриногенемия, тромбинемия. После проведенного консервативного лечения и стабилизации общего состояния больной был направлен для дальнейшего обследования и лечения к гематологу.
Статус при поступлении: состояние тяжелой степени тяжести, индекс Карновского 70 %. Кожные покровы бледные, геморрагические экхимозы в местах инъекций. Астеник, пониженного питания. Зев спокоен. Периферические лимфоузлы не увеличены. Т-36,6С.
Со стороны дыхательной системы: грудная клетка обычной формы, перкуторно — ясный легочный звук. При аускультации ослабленное везикулярное дыхание, незвучные мелкопузырчатые хрипы в нижних отделах. ЧД-24 в мин. Тоны сердца приглушены, ритм правильный. АД 120/70мм.рт.ст. Пульс-83 в мин. Язык влажный, чистый. Живот мягкий, безболезненный. Печень +3см из под края реберной дуги, мягко-эластичной консистенции, безболезненна. Селезенка не пальпируется. Стул оформленный, обычной окраски. Мочеиспускание свободное, безболезненное. Диурез адекватный. Симптом поколачивания отрицательный с обеих сторон. Периферических отеков нет.
Анализ периферической крови: гемоглобин —80 г/л, эритроциты — 2,5х10 12 /л, тромбоциты — 2000х10 9 /л, лейкоциты — 72х10 9 /л, бластемия — 12 %.
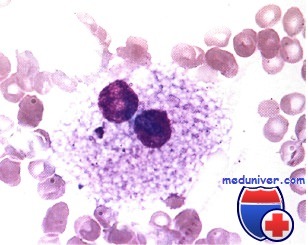
Морфологическое исследования костного мозга: бласты составляют 60,6 %. Бластные клетки полиморфны. Клетки различаются по размеру, встречаются как макро-, так и мезоформы. Очертания клеток неправильные. Ядерно-цитоплазматическое отношение умеренное. Ядро круглое, с мелкосетчатой структурой хроматина. Структура ядра грубая. Цитоплазма базофильная, беззернистая, имеет вид узкого ободка. Контуры клеток неровные, с отростками цитоплазмы и образованием «голубых» пластинок. Много мегакариоцитов уродливой формы и осколки их ядер в поле зрения. При оценке остаточных ростков гемопоэза обращает на себя внимание выраженная дисплазия элементов гранулоцитарного и эритроидного ряда.
На основании приведенных выше исследований, согласно критериям FAB-классификации, был установлен диагноз ОМЛ М-7 – мегакариоцитарный вариант острого лейкоза. Были проведены два стандартных курсов цитостатической терапии по схеме «7+3» (цитозар, рубомицин). Вскоре у больного развился острый тромбоз нижней полой вены и было проведено оперативное лечение: через кожная, через яремная имплантация постоянного кавафильтра в инфраренальную часть нижней полой вены.
Ожидаемого эффекта от курсов ПХТ не было. Нарастали симптомы интоксикации. Последняя госпитализация по экстренным показаниям с выраженными явлениями опухолевой интоксикации, полиорганной недостаточности, лейкемической инфильтрации внутренних органов. Больной умер через 6 месяцев после установления диагноза от острой сердечно-сосудистой недостаточности на фоне прогрессирования основного заболевания. Аутопсия не была проведена согласно пожеланию родственников по религиозным мотивам.
Таким образом, при общей редкости острого мегакариоцитарного лейкоза у взрослых пациентов, представленное наблюдение интересно тем, что касается больного, у которого в возрасте 55 лет был диагностирован острый мегакариоцитарный лейкоз, на фоне которого неоднократно отмечались эпизоды тромбофилических состояний.
1 Jaffe E. S., Harris N. L., Stein H., Vardiman J. W.(eds.). World Health Organization Classification of Tumors. //Pathology and Genetics of Tumors of haematopoietic and lymphoid tissues. Lyon: IARC,2001.
2 Lowenberg B., Downing J. R., Burnett A. Acute myeloid leukemia// N. Engl. J. Med. – 1999. – Р. 341.
4 Абдулкадыров К.М. Гематология //Новейший справочник. – Санкт-Петербург, 2004 г.
5 Методические рекомендации «Современные методы диагностики острых лейкозов у детей и взрослых», Минск, 2001 г.
Э.З. ГАББАСОВА, Ж.С. ШЕРИЯЗДАН, Г.А. САБЫРБАЕВА,
Ж.И. БОРАНБАЕВА, У.Н. ЖИЕНБЕКОВА, М.К. ЖУМАХАНОВА,
Ж.С. КАЛБАСОВА, А.А. СЕЙТКАБЫЛОВА
ЖЕДЕЛ МЕГАКАРИОЦИТАРЛЫ ЛЕЙКОЗ – ЛЕЙКОЗДЫҢ СИРЕК НҰСҚАСЫ (ӨЗІНДІК БАҚЫЛАУ)
Түйін: Аталған мақалада жедел лейкоздың сирек нұсқасы – мегакариоцитарлы лейкоздың клиникалық жағдайы көрсетілген. Клиникалық көрінісі, морфологиялық зерттеу және сүйек кемігін иммунофенотиптеу мәліметтері сипатталған. Көрсетілген бақылауда бұл аурудың ерекшелігі тромбофилиялық эпизодтар және қолайсыз нәтиже болып табылады.
Түйінді сөздер: сирек нұсқа, жедел лейкоз, жедел мегакариоцитарлы лейкоз, М7, клиникалық жағдай.
E.Z. GАBBАSSОVА, ZH. S. SHERIYAZDAN, G.A. SABYRBAYEVA,
J.I. BORANBAEVA, U.N. ZHIENBEKOVA, M.K. ZHUMAHANOVA,
ZH.S. KALBASOVA, A.A. SEYTKABYLOVA
ACUTE MEGAKARYOCYTIC LEUKEMIA — A RARE VARIANT OF LEUKEMIA (OWN OBSERVATION)
Resume: This article presents a case report of a rare variant of acute leukemia — megakaryocyte. We describe the clinical picture, these morphological studies and immunophenotyping bone marrow. Feature of the disease in the present observations were the presence of thrombophilic episodes and poor outcome.
Keywords: rare variant, acute leukemia, acute megakaryocytic leukemia, M7, clinical case.
В костном мозге увеличено количество мегакариоцитов
На основании общеклинического анализа крови сложно дать оценку состояния гемопоэза. Более полное представление дает изучение костного мозга (цитологическое, цитохимическое и др.).
Цитологический анализ костного мозга играет большую роль в диагностике заболеваний кроветворной системы. Подсчет миелограммы дает представление о характере эритропоэза (нормобластический или мегалобластический), позволяет обнаружить клетки, характерные для различных заболеваний системы крови (множественной миеломы, острых лейкозов, хронического миелолейкоза, хронического лимфолейкоза, лейкемизированных неходжкинских лимфом, болезни Гоше, Ниманна-Пика, метастазов рака в костном мозге и др.).
Данные миелограммы необходимы для проведения дифференциального диагноза с лейкемоидными реакциями. Сопоставление данных костномозгового кроветворения с картиной периферической крови и клинической симптоматикой позволяет уточнить причину анемии.
Имеются абсолютные и относительные показания к стернальной пункции.
Абсолютные показания: все анемии (кроме типичной железодефицитной), различные цитопении (одноростковая, двуростковая, панцитопения), острые лейкозы, хронические лейкозы в начальной стадии (для подтверждения диагноза и исключения лейкемоидных реакций), выраженное изолированное увеличение СОЭ (для исключения множественной миеломы и макроглобулинемии Вальденстрема), подозрение на метастазы злокачественной опухоли в костном мозге.
Относительные показания: железодефицитные анемии, хронические лейкозы в развернутой стадии.
Аспирационная биопсия костного мозга является технически простым, безопасным и легкодоступным методом. Наиболее часто используется стернальная пункция, предложенная в 1927 г. М. И. Аринкиным и впервые выполненная на кафедре факультетской терапии Военно-медицинской академии. При необходимости можно пунктировать гребень или бугристость подвздошной кости, у детей — пяточную кость. Пункция грудины выполняется иглой И. А. Кассирского с предохранительным щитком. После взятия аспирата костного мозга производят подсчет количества миелокариоцитов, мегакариоцитов, ретикулоцитов, готовят мазки для подсчета миелограммы.
Нормальная миелограмма
| Показатели миелограммы | Среднее значение (%) | Пределы колебаний (%) |
| Ретикулярные клетки | 0,9 | 0,1-1,6 |
| Недифференцированные бласты | 0,6 | 0,1-1,1 |
| Миелобласты | 1,0 | 0,2-1,7 |
| Промиелоциты | 2,5 | 1,0-4,1 |
| Миелоциты нейтрофильные | 9,6 | 7,0-12,2 |
| Метамиелоциты нейтрофильные | 11,5 | 8,0-15,0 |
| Палочкоядерные нейтрофилы | 18,2 | 12,8-23,7 |
| Сегментоядерные нейтрофилы | 18,6 | 13,1-24,1 |
| Всего клеток нейтрофильного ряда | 60,8 | 52,7-68,9 |
| Миелоциты эозинофильные | 0,1 | 0,0-0,2 |
| Метамиелоциты эозинофильные | 0,2 | 0,1-0,4 |
| Эозинофилы | 2,8 | 0,4-5,2 |
| Всего клеток эозинофилъного ряда | 3,2 | 0,5-5,8 |
| Миелоциты базофильные | 0,1 | 0-0,3 |
| Базофилы | 0,1 | 0-0,3 |
| Всего клеток базофильного ряда | 0,2 | 0-0,5 |
| Лимфобласты | 0,1 | 0-0,2 |
| Пролимфоциты | 0,1 | 0-0,2 |
| Лимфоциты | 8,8 | 4,3-13,3 |
| Всего клеток лимфоидного ряда | 9,0 | 4,3-13,7 |
| Монобласты | 0,1 | 0-0,2 |
| Моноциты | 1,9 | 0,7-3,1 |
| Плазмобласты | 0,1 | 0-0,2 |
| Проплазмоциты | 0,1 | 0,1-0,2 |
| Плазматические клетки | 0,9 | 0,1-1,8 |
| Эритробласты | 0,6 | 0,2-1,1 |
| Нормобласты базофильные | 3,6 | 1,4-5,8 |
| Нормобласты полихроматофильные | 12,9 | 8,9-16,9 |
| Нормобласты оксифильные | 3,2 | 0,8-5,6 |
| Всего клеток эритроидного ряда | 20,5 | 14,5-26,5 |
| Мегакариоциты | 0,4 | 0,2-0,6 |
Миелокариоциты миелограммы. У здоровых людей количество миелокариоцитов (всех ядросодержащих клеток костного мозга) в камере Горяева составляет 50-250•10 9 /л.
Мегакариоциты миелограммы. Нормальное количество мегакариоцитов в камере Фукса-Розенталя составляет 0,05-0,1•10 6 /л. Необходимо также определять количество мегакариоцитов в окрашенных мазках в 250 полях зрения под малым увеличением и при подсчете миелограммы в процентах.
Следует помнить, что снижение уровня миелокариоцитов и мегакариоцитов в миелограмме отмечается также при разведении аспирата периферической кровью (технические погрешности при выполнении стернальной пункции).
Ретикулоциты миелограммы. Нормальное количество ретикулоцитов в костном мозге составляет 20-30%о. Увеличение их числа наблюдается при гемолитических и постгеморрагических анемиях.
Морфологический анализ клеток костного мозга (подсчет миелограммы) производят на 500 клеток костного мозга, после чего вычисляют процентное содержание каждого вида клеток.
При анализе миелограммы необходимо оценить клеточность костного мозга (нормо-, гипо- или гиперклеточный), дать качественную характеристику всех клеточных рядов с определением индексов созревания, лейкоэритробластического соотношения, характера эритропоэза (нормобластический, мегалобластический или с мегалобластоидными чертами) и количества митозов. Отдельно следует оценить мегакариоцитопоэз (количество и функция мегакариоцитов).
Костномозговой индекс созревания нейтрофилов определяется по формуле: (промиелоциты + миелоциты + метамиелоциты)/ (палочкоядерные + сегментоядерные нейтрофилы)
В норме костномозговой индекс созревания нейтрофилов равен 0,6-0,8.
Индекс созревания эритроидных клеток определяется по формуле: (полихроматофильные + оксифильные нормоциты)/(эритробласты + базофильные + полихроматофильные + оксифильные нормоциты)
В норме индекс созревания эритроидных клеток равен 0,8-0,9.
Уменьшение индекса свидетельствует о задержке гемоглобинизации и/или преобладании молодых базофильных нормоцитов, дает возможность ориентировочно оценить запасы и обмен железа в организме.
Лейкоэритробластическое соотношение определяется по формуле: (гранулоциты): (ядросодержащие клетки эритроидного ряда) и в норме составляет 3-4:1.
Количество митозов в норме составляет 3,5 на 1000 для клеток гранулоцитарного ряда и 5 на 1000 — для клеток эритроидного ряда.
Заключение по миелограмме не должно быть категоричным, поскольку для постановки диагноза необходимо учитывать клинические данные и показатели периферической крови.
Для более полной характеристики гемопоэза, особенно мегакариоцитопоэза, в ряде случаев требуется гистологическое исследование костного мозга методом трепанобиопсии.
Определение сидеробластов и сидероцитов в миелограмме
При железодефицитных и сидеробластных анемиях важно определять количество сидероцитов и сидеробластов — эритроцитов и эритробластов, содержащих в цитоплазме железо в виде гемосидерина и ферритина (зернышки синего цвета при окраске по Перлсу диаметром 0,2-1,5 мкм). У здоровых людей в периферической крови содержится 1,1-3,0% (в среднем 1,6%) сидероцитов. Содержание сидеробластов в костном мозге составляет 15-40% от всех клеток эритроидного ряда; количество гранул в них обычно 1-2 (не более 4).
Клиническое значение. При хронических железодефицитных анемиях отмечается снижение количества сидероцитов и сидеробластов в костном мозге, гранулы железа в них практически выявить не удается.
Увеличение количества сидеробластов с большим количеством гранул железа в каждом из них, появление кольцевых форм сидеробластов наблюдается при наследственных и приобретенных сидеробластных анемиях (интоксикация свинцом, один из вариантов миелодиспластического синдрома — рефрактерная анемия с кольцевыми сидеробластами).
Наряду с исследованием крови и костного мозга для диагностики специфических поражений и осложнений проводимой терапии в ряде случаев необходим анализ биологических жидкостей (мочи, кала, мокроты, экссудатов, ликвора).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
В костном мозге увеличено количество мегакариоцитов
(Журнал «Гематология и трансфузиология» 1997, т.42, № 1, стр. 29-31)
Сегодня уже не вызывает сомнения факт, что фиброз костного мозга, сопровождающий ряд неопластических процессов, и, в первую очередь, хронические миелопролиферативные заболевания, является реактивным состоянием.
Ранее фибробласты костного мозга относили к гемопоэтической линии развития, но результаты цитогенетических, ферментных и иммунологических исследований свидетельствуют о мезенхимальном происхождении этих клеток. Различными исследователями получены убедительные доказательства первичной интактности фибробластов при становлении неопластического клона. Кроме того, продемонстрирован регресс фиброза костного мозга после миелотрансплантации. Поскольку доказано, что при миелотрансплантации фибробласты имеют «хозяйское» происхождение, то регресс фиброза связывают с исчезновением возбуждающего агента, происходящего из лейкозного клона. Таким образом, имеющаяся информация позволяет предположить, что фиброз является результатом патологического взаимодействия между элементами, регулирующими обмен коллагена в костном мозге и гемопоэтическими клетками.
В нормальных условиях содержание коллагена в костном мозге определяется его контролируемой продукцией и деградацией. Популяция костномозговых коллаген-продуцирующих клеток включает в себя фибробласты и эндотелиальные клетки. Фибробласты продуцируют коллаген I и III типов, в то время как эндотелиальные клетки продуцируют коллаген IV типа. Между этими клетками есть различие и в топографической ориентации. Фибробласты окружают костномозговые синусы и чередуются с гемопоэтическими клетками в костномозговой паренхиме. Эндотелиальные клетки составляют стенки костномозговых сосудов, отделяя сосудистую часть костного мозга от гемопоэтической части.
Деградация и денатурация коллагена происходит под влиянием коллагеназы, которая является основным ферментом специфичным для коллагена I и III типов. Кроме того вспомогательную роль в этом процессе играют эластаза, плазминоген, желатиназа и некоторые другие пептидазы. Источником коллагеназы в костном мозге являются нейтрофильные гранулоциты, моноциты, эндотелеальные клетки и фибробласты.
Thiele и сооавторы в целом ряде исследований продемонстрировали, что у больных первичным идиопатическим миелофиброзом в костном мозге имеет место увеличение количества незрелых форм мегакариоцитов. Причем в местах расположения этих клеток отмечается увеличение количества фибробластов и коллагеновых волокон. Исходя из сказанного, данные о состоянии c-sis протоонкогенау больных первичным идиопатическим миелофиброзом представляют большой интерес. Однако, несмотря на предпринятый достаточно широкий литературный поиск, таких данных обнаружить не удалось.
Таким образом, за последние годы получено много новой информации, позволяющей достаточно детально представить патогенетические механизмы фиброзирования костного мозга при неопластических заболеваниях. В настоящее время остается неясной отправная точка, лежащая в основании данного процесса. Однако, изложенная в настоящем обзоре информация позволяет высказать предположение о ключевой роли активации c-sis протоонкогена в развитии фиброза костного мозга при неопластических заболеваниях. Наскольео это теоретическое предположение соответствует действительности должно показать практическое исследование.
В костном мозге увеличено количество мегакариоцитов
Гемобластозы, распространенность которых значительно возросла в последние десятилетия, представляют значительную медико-социальную проблему во всем мире. Так, например, заболеваемость хроническим лимфолейкозом (ХЛЛ) в США составляет 4,1 на 100 тыс. населения [1]. Возраст, в котором диагностируется это заболевание, составляет в большинстве случаев 67–72 года, хотя в последние десятилетия отмечено увеличение доли более молодых пациентов (моложе 40 лет) с ранними стадиями ХЛЛ и минимальными симптомами, что, вероятно, является результатом более часто проводимых исследований крови по разным показаниям [2; 3]. Заболеваемость хроническим миелолейкозом (ХМЛ) ниже – 1–2 случая на 100 тыс. населения, что составляет примерно 15% от вновь выявляемых лейкемий у взрослых [4]; в России ежегодная заболеваемость ХМЛ варьирует от 0,6 до 1,9 случая на 100 тыс. населения [5]. Учитывая увеличение продолжительности жизни в развитых странах, следует ожидать, что заболеваемость и смертность от ХЛЛ и ХМЛ будут постоянно расти.
Несмотря на определенные успехи в диагностике и лечении ХЛЛ и ХМЛ, основанные на понимании основных звеньев патогенеза этих неоплазий, многие вопросы, касающиеся прогрессии и резистентности опухолевых клеток к химиотерапии, остаются не выясненными. По данным многочисленных исследований, инициация опухолевой трансформации костномозговых клеток возникает чаще всего в результате хромосомных мутаций (в частности, делеций, транслокаций, амплификаций, трисомий) [6–9], а их дальнейшая прогрессивная пролиферация, способность к метастазированию и даже устойчивость к химиотерапии во многом определяются костномозговым клеточным микроокружением [10–13]. Подобно нормальным стволовым гемопоэтическим клеткам, опухолевые стволовые клетки (так называемые лейкемические клетки) также располагаются в нишах костномозгового микроокружения, в которых поддерживаются их пролиферация и выживание, хотя, по некоторым данным, роль клеток микроокружения в поддержании их витальных функций ниже, чем для гемопоэтических клеток [14].
К основным клеточным популяциям костномозгового микроокружения, образующим ниши, относятся жировые клетки, остеобласты/остеокласты, фибробласты, макрофаги, эндотелиальные клетки, которые секретируют различные цитокины (интерлейкины 1, 6, фактор некроза опухолей α), факторы роста, адипокины, хемокины и др. [13; 15] и через аутокринную, паракринную и эндокринную регуляцию влияют на созревание и функциональную активность как нормальных, так и опухолевых клеток. Экспериментально установлено, что некоторые изменения клеток костномозгового микроокружения могут усиливать выживание опухолевых клонов и даже способствовать их дальнейшей мутагенной трансформации [16].
Костномозговое микроокружение, кроме клеток мезенхимального происхождения, представлено также внеклеточным матриксом, образованным биомолекулами-регуляторами процессов пролиферации, дифференцировки, выживания как гемопоэтических стволовых и прогенеторных клеток, так и опухолевых клонов [13]. Показано также, что для лимфопролиферативных и миелопролиферативных заболеваний в ряде случаев характерно развитие миелофиброза (МФ) разной степени выраженности [17–19], что может отражать как особенности патогенеза костномозговых неоплазий у отдельных индивидов, так и стадии заболевания.
Ранее были изучены взаимосвязи между параметрами системы эритрона, костномозгового микроокружения и выраженностью МФ при ХМЛ, множественной миеломе и ХЛЛ после химиотерапии [20]. Полученные данные свидетельствуют о том, что качественная и количественная оценка МФ имеет большое значение для прогноза гемобластозов и понимания их патогенеза, а также открывает новые перспективы для разработки лекарственных препаратов, необходимых для комбинированной терапии. В то же время многие вопросы, касающиеся взаимообусловленных изменений костномозгового микроокружения, опухолевой прогрессии и разных звеньев гемопоэза, все еще остаются малоизученными. В частности, мало изучены количественные изменения гранулоцитарного и мегакариоцитарного звеньев гемопоэза в зависимости от выраженности МФ.
Цель исследования – установление взаимосвязей между количественными показателями мегакариоцитарного и гранулоцитарного ростков кроветворения и выраженностью и распространенностью МФ у пациентов с ХМЛ и ХЛЛ.
Материал и методы исследования
Проведено клинико-морфологическое обследование 53 пациентов с ХМЛ (38 мужчин, 15 женщин, средний возраст 55,8±1,9 года) и 110 пациентов с ХЛЛ (77 мужчин, 33 женщины, средний возраст 59,2±1,2 года) до начала химиотерапии. Все исследования выполнены с информированного согласия испытуемых и в соответствии с этическими нормами Хельсинкской декларации (2000), на проведение исследования получено разрешение Комитета по биомедицинской этике ФИЦ ФТМ.
Среди пациентов с ХЛЛ – в дебюте обследованы 90 больных (65 мужчин, 25 женщин, средний возраст 58,6±2,5 года), в рецидиве и прогрессии ХЛЛ – 20 пациентов (12 мужчин и 8 женщин, средний возраст 60,4±2,5 года). Дебют, рецидив и прогрессию ХЛЛ условно считали активной фазой заболевания. Диагноз ХМЛ и ХЛЛ устанавливали в соответствии с описанными ранее критериями [20]. Группу сравнения составили 10 человек без гематологических заболеваний (6 мужчин и 4 женщины, средний возраст 44,73±2,48 года). У всех пациентов определяли показатели центрального и периферического звеньев мегакариоцитарного и гранулоцитарного ростков с помощью цитологического исследования мазков периферической крови и костного мозга и патоморфологического изучения трепанобиоптатов подвздошной кости. У пациентов группы сравнения исследование костного мозга проводили для исключения диагноза гемобластоза.
Парафиновые срезы трепанобиоптатов подвздошной кости изготавливали по общепринятым методикам, импрегнировали серебром по Гомори, окрашивали по Ван Гизону. Абсолютную и относительную площадь (SМФ) очагов фиброзной ткани, которая характеризовала распространенность МФ, рассчитывали, как описано ранее [17]. Отдельно высчитывали относительную площадь начального (ретикулинового) МФ0-1 (SМФ0-1) и выраженного (коллагенового) МФ2-3 (SМФ2-3).
Показатели центрального и периферического звеньев гемопоэза оценивали на мазках периферической крови и аспиратах костного мозга, окрашенных по Романовскому-Гимзе. Показатели гемограммы определяли на гематологическом анализаторе Sysmex XT-2000i. Подсчет клеток костного мозга проводили в камере Горяева (анализировали не менее 400 ядросодержащих клеток костного мозга). Подсчет мегакариоцитов в трепанобиоптатах подвздошной кости производили на срезах, окрашенных гематоксилином и эозином при увеличении в 400 раз; общее число мегакариоцитов представляло собой сумму данных, полученных при подсчетах в 20 случайных полях зрения.
Статистическую обработку данных проводили с помощью программы SPSS (версия 17.0). Вычисляли среднее арифметическое значение и ошибку среднего. Достоверность различий определяли с помощью U-теста по методу Манна и Уитни при уровне значимости p 9 /л