в каких случаях делают пересадку костного мозга при онкологии
Трансплантация костного мозга — способ спасти жизнь
Трансплантация (пересадка) костного мозга используется с семидесятых годов XX века, это сравнительно новый метод лечения. Однако он развивается очень быстро и применяется все шире.
Чаще всего трансплантация костного мозга используется для лечения онкологических больных. Однако существуют и другие заболевания, при которых она рекомендована или даже служит единственным способом излечения.
Идея трансплантации костного мозга (ТКМ) возникла достаточно давно. Уже к началу XX века ученые поняли, что из каких-то немногочисленных клеток в костном мозге могут развиваться все клетки крови; такие клетки костного мозга стали называть стволовыми. Позже возникла мысль, что стволовые клетки из костного мозга здорового человека можно использовать для восстановления неработающего костного мозга другого человека. Иными словами, можно пересаживать с лечебной целью клетки из костного мозга одного человека (донора) другому человеку (реципиенту, то есть получателю).
Первая успешная ТКМ была проведена в 1968 году В семидесятые годы эту процедуру проводили уже десяткам пациентов. Эдвард Доннел Томас, который разработал технику трансплантации костного мозга для лечения лейкоза, в 1990 году получил Нобелевскую премию. Несмотря на сложность процедуры к настоящему времени ТКМ позволила спасти сотни тысяч жизней.
Виды трансплантации костного мозга:
«В НМИЦ им. В. А. Алмазова широко используются аллогенные трансплантации, в том числе и так называемые гаплоидентичные, от частично совместимых доноров (например, от родителей к детям и наоборот). Гены тканевой совместимости в этом случае совпадают лишь на 50 %, но благодаря специальным методам и препаратам этого во многих случаях достаточно. В Центре Алмазова врачи стараются заранее заготавливать и замораживать донорские клетки для ближайших трансплантаций, хотя в обычной практике это делается нечасто», —рассказывает врач-гематолог отделения химиотерапии онкогематологических заболеваний и трансплантации костного мозга Центра Алмазова Дмитрий Васильевич Моторин.
Гаплоидентичные трансплантации, по словам Дмитрия Васильевича, в нынешних условиях чаще, чем обычно, становятся заменой трансплантаций от неродственных доноров.
«Поиск донора сопряжен с определенными трудностями. По статистике, пациент имеет примерно 30 % шансов найти родственно совместимого донора. В остальных случаях приходится искать донора в регистре — шансы найти там донора не очень высокие и зависят от объема регистра и частоты встречаемости генотипа пациента. Но даже если подходящий человек найден, еще не факт, что он станет донором. До непосредственного донорства доходит только четверть доноров. В России ситуация с донорским регистром непростая — он пока еще не очень большой. К тому же генетическая разнородность населения России достаточно велика. Если для людей, живущих в европейской части, шанс найти донора более высокий, то для пациентов, например, из Хакасии, Бурятии, Якутии, Дагестана или Чечни — шансы найти полностью совместимого донора в регистре намного меньше», — подчеркнул гематолог.
В связи с трудностями в поиске подходящего донора костного мозга и вероятностью генетического совпадения с другим человеком история Алины Корф, выпускницы Центра Алмазова, большая удача.
Несколько лет назад она встала в реестр доноров костного мозга, в котором можно находиться всю жизнь, так и не став подходящим донором для кого-то. Внезапно ее HLA-фенотип оказался востребован, расширенный анализ и обследования показали, что она в плане тканевой совместимости фактически генетический близнец пациента, которому требовалась помощь.
Трансплантация костного мозга прошла успешно, пациент выздоровел, Алина прекрасно себя чувствует.
«В донорстве костного мозга нет ничего героического — это нормальный поступок обычного человека. Да, кто-то боится, для кого-то это небезопасно. Я считаю, помогать надо тогда, когда ты чувствуешь в себе ресурс и возможность. Я верю, что хороших людей очень много. Хотелось бы, чтобы было меньше страха перед этой процедурой, тогда можно было бы спасти больше нуждающихся в помощи», — говорит Алина Корф.
Каждая успешная трансплантация означает спасенную жизнь. Для увеличения количества трансплантаций необходимо более широкое распространение метода, открытие новых трансплантационных отделений, обучение профильных специалистов, усовершенствование методов профилактики реакции трансплантат-против-хозяина, развитие гаплоидентичной трансплантации и увеличение количества квот на трансплантацию. Такой высокотехнологичный метод медицинской помощи, как трансплантация костного мозга является примером мультидисциплинарного подхода в медицине. Он возможен только при тесном взаимодействии клинических служб с лабораторией, отделениями функциональной диагностики, станцией переливания крови, звеном амбулаторной помощи, регистрами доноров костного мозга, а также системами дистанционного телеконсультирования на посттрансплантационном этапе. Успехи в трансплантации костного мозга являются нашими общими успехами и способствуют развитию и совершенствованию оказания медицинской помощи.
Трансплантация костного мозга и стволовых клеток
Общие принципы
ОБЩАЯ ИНФОРМАЦИЯ О СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТКАХ
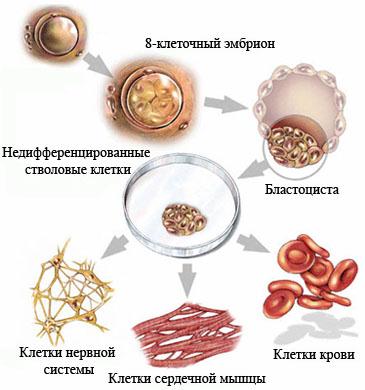
Недифференцированная стволовая клетка, происходящая из бластоцисты, является родоначальницей всех клеток организма, в том числе и стволовой кроветворной клетки (СКК).
Основными свойствами стволовой кроветворной клетки являются возможность дифференцироваться в направлении любого из ростков кроветворения и способность к самоподдержанию.
 Колонии стволовых кроветворных клеток (электронная микроскопия) | 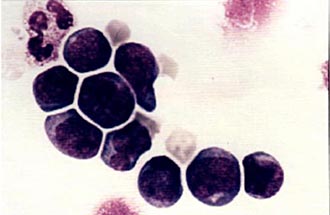 Мононуклеарная фракция, обогащенная клетками CD34, окрашена по Маю-Грюнвальду с докраской по Гимзе. Стволовые клетки, несущие маркер CD34, внешне напоминают малые и средние лимфоциты. |
ИСТОРИЧЕСКАЯ СПРАВКА
Первые работы, посвященные терапевтическому использованию костного мозга, были выполнены в последней декаде XIX века, независимо друг от друга Brown-Sequard, d»Arsonval, Fraser, Billings и Hamilton, которые применяли экстракт костного мозга животных для лечения больных различными видами анемий. Несмотря на положительный эффект, отмеченный всеми авторами, в течение последующих пятидесяти лет использование данной методики носило спорадический характер и не выходило за рамки клинического эксперимента до 1937 года когда Schretzenmayr впервые произвел парентеральное (внутримышечное) введение костного мозга, а в 1939 году Osgood выполнил первое внутривенное введение костного мозга.
Результаты экспериментальных исследований привели клиницистов к идее использования ТКМ при заболеваниях, связанных с поражением костного мозга (лейкозы, апластическая анемия), а также при радиационных воздействиях и проведении химиотерапии, однако основные теоретические и практические проблемы проведения ТКМ удалось преодолеть в 60-е годы. С этого времени ТКМ является одним из методов лечения различных заболеваний крови и иммунной системы.
ВИДЫ ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
Разновидностью АллоТКМ является сингенная ТКМ (трансплантация от однояйцевого близнеца).
ПОКАЗАНИЯ К ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
С развитием появлением колониестимулирующих факторов и развитием технологий клеточной сепарации с 70-х годов для получения гемопоэтических клеток крови вмести костного мозга стали использовать стволовые клетки периферической крови.
Применение клеточных сепараторов значительно упростило проведение процедуры получения стволовых клеток крови, уменьшило число осложнений связанных с дачей наркоза и травматическим повреждения костной ткани.
Еще одним потенциальным источником СКК является пуповинная кровь, основным преимуществом которой является меньшая иммуногенность, однако малое количество стволовых клеток в материале ограничивает ее применение и используется преимущественно в педиатрии или у пациентов с массой тела до 50 кг.
Методика проведения миелотрансплантации различается в зависимости от ее вида (аллогенная или аутологичная), нозологической формы заболевания и ряда других факторов.
ПРАКТИЧЕСКИЕ АСПЕКТЫ МИЕЛОТРАНСПЛАНТАЦИИ
ОПРЕДЕЛЕНИЕ ПОКАЗАНИЙ И ПРОТИВОПОКАЗАНИЙ
Наиболее частыми показаниями к ТКМ/ТСКК являются онкогематологические и гематологические заболевания (лейкозы, злокачественные лимфомы, апластическая анемия, врожденные иммунодефициты и нарушения метаболизма).
Чаше всего ТКМ или ТСКК проводится во время полной ремиссии (ПР), частичной ремиссии (ЧР) или при рецидиве опухоли, чувствительном к химиотерапии. При первичной резистентности к цитостатической терапии результаты ТКМ резко ухудшаются, поэтому в этих случаях операция выполняется относительно редко.
ВЫБОР ДОНОРА
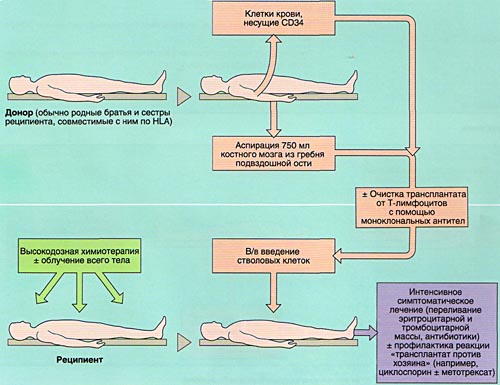
Совместимость костного мозга определяет результаты АллоТКМ. Родственными донорами считаются совместимые по системе HLA братья или сестры реципиента (сибсы). Родители и дети гаплоидентичны (имеют одну общую хромосому из каждой пары, т. е. совпадают между собой на 50%) и не могут быть донорами аллогенного костного мозга. Совместимые сибсы имеются лишь у 20-25% больных, в связи с чем в последние 10 лет активно внедряется АллоТКМ от неродственных HLA-идентичных доноров или частично совместимых родственных доноров.
МОБИЛИЗАЦИЯ, ОБРАБОТКА И ИНФУЗИЯ СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТОК
 А) |  Б) |
А) специальный сосуд (дюар) с жидким азотом для транспортировки контейнеров с костным мозгом
Б) извлеченный из сосуда контейнер с костным мозгом
Инфузия аллогенного, размороженного аутологичного костного мозга или СКК периферической крови проводится внутривенно, капельно после предварительного введения антигистаминных препаратов для предотвращения аллергических реакций.
ИММУНОСУПРЕССИВНАЯ ТЕРАПИЯ (КОНДИЦИОНИРОВАНИЕ)
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ ПЕРИОДА ЦИТОПЕНИИ
Вскоре после окончания кондиционирования и введения СКК у больного развивается аплазия костного мозга (период отсутствия костного мозгового кроветворения), которая проявляется практически полным отсутствием клеток крови (панцитопенией) и продолжается в среднем 4 недели. Этот период опасен развитием тяжелых осложнений (инфекции, кровоточивость и т.д.).
Основную опасность в периоде цитопении представляют инфекционные осложнения, поэтому их профилактика, своевременное и адекватное лечение являются необходимым условием успешной ТКМ.
Также по показаниям проводится переливание компонентов крови (эритроцитарная масса, тромбомасса, плазма).
Приживление костного мозга или СКК периферической крови констатируют по результатам анализа костного мозга. Вскоре количество нейтрофилов достигает > 0,5*109/л, а тромбоцитов > 20>
ЧТО СЛЕДУЕТ ЗНАТЬ О ПЕРЕСАДКЕ КОСТНОГО МОЗГА
В народе когда говорят «пересадка костного мозга», подразумевают пересадку стволовых клеток. В этом смысле костный мозг понимается как источник стволовых клеток. У взрослых источником стволовых клеток может выступать кровь. Также стволовые клетки извлекаются из пуповинной крови.

При каких заболеваниях требуется пересадка костного мозга?
— Первую группу составляют заболевания крови. На первом месте стоит лейкемия. При лейкемии, которая не поддается лечению, или рецидивирующей лейкемии, особенно при таких заболеваниях, как острый лимфобластный лейкоз, острый миелоидный лейкоз и хронический миелоидный лейкоз трансплантация костного мозга имеет важное значение. Хотя при диагнозе «острый лимфобластный лейкоз» пересадка может быть первым методом лечения. Заболевания, при которых костный мозг вообще не вырабатывает клетки крови, таких как апластическая анемия, трансплантация костного мозга является единственным методом лечения. Этот вид заболевания может быть врожденным, а также может развиться со временем. Некоторые вирусы, химические вещества и лекарства могут привести к апластической анемии. При врожденных заболеваниях крови пересадка костного мозга также занимает важное место. В лечении талассемии, известной как средиземноморская анемия, серповидно-клеточной анемии и при некоторых других редких заболеваниях крови пересадка костного мозга применяется как единственный метод лечения.
Следом за болезнями крови идут онкологические заболевания. Наблюдаемая у детей неходжкинская лимфома возглавляет этот перечень, следом идут болезни, не поддающиеся лечению другим образом или рецидивирующие, лимфома Ходжкина в случае рецидива. Для пациентов с такими диагнозами трансплантация костного мозга является единственным шансом на спасение.
Кто может быть донором костного мозга?
— В донорстве костного мозга может использоваться пуповинная кровь, сохранившаяся в плаценте и пупочной вене после рождения ребенка.

Существует ли опасность для донора?
— Вокруг трансплантации костного мозга существует много заблуждений относительно вреда для донора. Также как и при пересадке печени или почек, подобная ошибочная информация приводит к тому, что люди не хотят выступать донорами. Однако процедура трансплантации не несет в себе никакого вреда. Тем не менее, дети возрастом до 2 лет и те, кто старше 60 лет, не рассматриваются в качестве донора костного мозга. Перед забором стволовых клеток проводятся анализы крови, при которых изучаются ее показатели. Для оценки общего состояния пациента, проводятся медицинские обследования, в ходе которых исследуется печень, почки и кровь.
Аллогенная трансплантация проводится в операционной. Забор стволовых клеток осуществляется с помощью специальной иглы, которая вводится непосредственно в тазовую кость, где располагается основной резервуар костного мозга. Затем контейнер содержащей стволовые клетки доставляется в лабораторию для отбора стволовых клеток. Отбор стволовых клеток проводится на аппарате афереза. После этого оценивается количество живых клеток, на основании чего определяется, подходит ли отобранное количество для рецепиента. Если количество достаточное, то начинается подготовка к трансплантации. Количество костного мозга после забора у донора восстонавляется в течении 2-х недель.
Как осуществляется пересадка?

Что ожидает пациентов после трансплантации?
— В случае если у пациента онкологическое заболевание крови, для подавления деффектных клеток больному проводят курс лечения ХТ благодоря, которой разрушаются не только раковые клетки пациента, но и здоровые клетки костного мозга. Только после такого рода лечения, становиться возможным пересадка здорового донорского костного мозга. После начинается период иммунносупрессивной терапии, направленная на подавление иммунной системы пациента, которая может считать пересаженные клетки чужеродными.
Однако, это делает человека беззащитным перед инфекциями из внешнего мира. Поэтому основные усилия направлены на то, чтобы пациент ничем не заразился.
На 14-й дней после трансплантации определяется, воспроизводятся пересаженные клетки или нет. Однако, до достижения определенного количества клеток крови в течение 30-40 дней пациент содержится в стерильной среде. Если количество клеток увеличилось, то процедура трансплантации считается успешной. За этот период происходит увеличение числа кровяных клеток, вырабатываются эритроциты, лейкоциты и тромбоциты, а также если никакой инфекции не обнаружено, пациент может использовать общую среду с другими пациентами в больнице и переводится из бокса в отделение. Пациент находиться в клинике в течение 45-60 дней. После лечения, если состояние пациента удовлетворительное, больной выписывается. Следует так же отметить, что в течении года после выписки, пациенту необходимо находиться под потоянным контролем врача для обеспечения защиты от инфекций и контроля его восстановления.
Очень повезло, что у меня есть братья!
История 16 летней девочки из Аданы Х.Ф. с диагнозом лейкемия, которая выздоровела благодаря пересадке костного мозга от старшего брата.
Проф.Док. Бюлент Антмен знает эту пациентку в течение четырех лет. Отец на пенсии, мать домохозяйка, в семье 9 детей, Х.Ф. родилась шестой. Рассказывая о том, как началась ее болезнь, она говорит следующее: «В то время я училась в шестом классе. Был экзамен. У меня кружилась голова, тошнило. Я не смогла ответить на вопросы, хотела все выбросить из головы и уйти домой. Ушла из школы, с трудом добралась до дома. В аптеке купили лекарство от тошноты. Не помогало, пошли в больницу, оттуда отправили на обследование в Медицинский факультет университета Acibadem. Лечащим врачом стал доктор Бюлент Антмен…»

Доктор принял решение для первой попытки пересадки взять клетки у старшего брата, если будет отторжение, тогда у сестры. Первая попытка оказалась успешной.
Х.Ф. безостановочно рассказывает о своих планах после выздоровления: «Хочу пойти в школу. Поступлю в лицей. Я вижу своих друзей и волей-неволей расстраиваюсь. Вначале переживала из-за волос, но теперь не думаю об этом, как бы то ни было заново отрастут. Эта болезнь меня многому научила. Вместо того, чтобы жаловаться, пытаюсь смотреть на ситуацию с хорошей стороны. Хочу выучиться и получить профессию».
ТРАНСПЛАНТАЦИЯ КОСТНОГО МОЗГА В ФИЛИАЛАХ ФГБУ «НМИЦ РАДИОЛОГИИ» МИНЗДРАВА РОССИИ
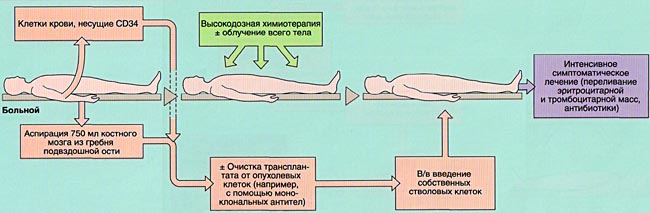
В ФГБУ «НМИЦ радиологии» Минздрава России для лечения онкологических заболеваний кроветворной и лимфоидной систем применяется высокодозная химиотерапия с последующей трансплантацией аутологичных (собственных) гемопоэтических (кроветворных) стволовых клеток.
Филиалы и отделения, где проводят трансплантацию костного мозга
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Отделение высокодозной химиотерапии с блоком трансплантации костного мозга МНИОИ имени П.А. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России
Тел. +7 (495) 945 83-85
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Лечащие специалисты
Фалалеева Наталья Александровна
Заведующая отделением противоопухолевого лекарственного лечения МРНЦ имени А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России. Доктор медицинских наук. Ведущий специалист в области лекарственного лечения онкозаболеваний. Автор уникальных запатентованных методик противоопухолевой терапии.
Команда специалистов
МРНЦ имени А.Ф. Цыба
Некрасова А.В.
Немыкин В.Н.
Терехова А.Ю.
Гривцова Л.Ю.
Шкляев С.С.
Терентьева А.В.
Червонцева Алевтина Михайловна
Ведущий научный сотрудник Отделения высокодозной химиотерапии с блоком трансплантации костного мозга МНИОИ имени ПА. Герцена – филиала ФГБУ «НМИЦ радиологии» Минздрава России. Врач-гематолог, кандидат медицинских наук, автор и разработчик уникальных методик по лечению онкозаболеваний кроветворной системы.
Гущина Е.Е.
Черкашина И.В.
Лунин В.В.
Хайруллина Л.С.
Вернюк М.А.
Основная цель трансплантации костного мозга (ТКМ)
Лечение 4 стадии рака кроветворной и лимфоидной систем
Восстановление функции кроветворения
При каких заболеваниях проводят ТКМ
Основными показаниями для проведения высокодозной химиотерапии с трансплантацией (пересадкой) аутологичных (собственных) гемопоэтических стволовых клеток крови (ауто-ТГСК) являются:
— Лимфома Ходжкина (лимфогранулематоз) и неходжкинские лимфомы в случаях неэффективности стандартной терапии или при рецидиве этих заболеваний;
— Множественная миелома, когда большинству первичных пациентов (до 65 лет) требуется консолидация (закрепление эффекта) после первой линии терапии;
В МРНЦ им. А.Ф. Цыба проводится высокодозная химиотерапия с ауто-ТГСК ВИЧ-инфицированным больным лимфомой Ходжкина и неходжкинскими лимфомами.
Подготовка к лечению
С целью выявления возможных противопоказаний и своевременной профилактики осложнений, пациентам рекомендовано выполнить следующие обследования в ближайшем месяце перед трансплантацией (пересадкой) аутологичных (собственных) гемопоэтических стволовых клеток крови (ауто-ТГСК):
— клинический (с подсчетом лейкоцитарной формулы) и биохимический анализы крови (мочевая кислота, электролиты, креатинин, кальций, фосфаты, мочевина, печеночные тесты, С-реактивный белок, лактатдегидрогеназа и глюкоза);
— коагулограмма;
— группа крови и резус-фактор;
— клиренс креатинина (суточная моча);
— ПЭТ/КТ всего тела и/или КТ органов грудной клетки, брюшной полости, забрюшинного пространства и малого таза;
— эзофагогастродуоденоскопия;
— при подозрении на возможное вовлечение костного мозга – трепанобиопсия костного мозга (с морфологическим, цитогенетическим исследованиями, определением минимальной резидуальной болезни, иммунофенотипированием);
— исследование функции внешнего дыхания;
— пантомограмма зубов с осмотром стоматолога;
— рентгеновское исследование придаточных пазух носа (поиск очагов инфекции);
— осмотр гинеколога/уролога, невролога, ЛОР врача, кардиолога;
— эхокардиография, ЭКГ;
— обследование на вирусные гепатиты, ВИЧ, сифилис, определение титра цитомегаловируса, вируса Эпштейн-Барр, вирусов герпеса, токсоплазмы;
Этапы проведения данного вида лечения
Применение современных программ лекарственной противоопухолевой терапии позволяет достичь длительной полной ремиссии (выздоровления) у значительного числа больных различными видами лимфом. Однако у части больных, применение стандартных доз химиопрепаратов не позволяет добиться полного уничтожения опухоли или противоопухолевый эффект является непродолжительным, т.е. через некоторое время после окончания лечения может развиться рецидив заболевания. В таких случаях, проводится индукционная химиотерапия второй линии (3-4 курса) и далее на пике эффекта от этого лечения становится необходимым проведение высокодозной консолидации (т.е. закрепление эффекта) с последующей трансплантацией (пересадкой) аутологичных (собственных) гемопоэтических стволовых клеток крови (ауто-ТГСК).
У пациентов, страдающих множественной миеломой, согласно современным клиническим рекомендациям по диагностике и лечению данного заболевания всем первичным пациентам без серьёзной сопутствующей патологии моложе 65 лет после индукционной терапии I линии необходимо применять в качестве консолидации (максимального достижения и закрепления эффекта) высокодозную химиотерапию с ауто-ТГСК.
Под высокодозной химиотерапией подразумевается использование максимально переносимых доз химиопрепаратов, многократно превышающих стандартные. Целесообразность этого вида лечения обусловлена наличием выраженной зависимости между дозой отдельных цитостатиков и их противоопухолевой эффективностью. Такой метод лечения позволяет преодолеть резистентность (устойчивость) опухолевых клеток, уничтожить все выжившие опухолевые клетки и, тем самым, добиться стойкой ремиссии заболевания. Однако при этом неизбежно происходит угнетение и нормальных ростков кроветворения в костном мозге, что приводит к длительному и глубокому снижению показателей периферической крови (лейкоцитов, тромбоцитов, эритроцитов) с высоким риском развития тяжелых осложнений.
Пересадка собственных кроветворных клеток, заготовленных до этапа высокодозной химиотерапии, позволяет значительно сократить период угнетения кроветворения, в результате чего существенно уменьшается частота и тяжесть инфекционных и геморрагических (т.е., когда есть повышенный риск кровотечений и кровоточивости) осложнений, развивающихся в пост-трансплантационном периоде. Гемопоэтические стволовые клетки заполняют «опустошенные» области костного мозга, размножаются и дифференцируются в зрелые клетки крови и, таким образом, за относительно короткий срок (7-14 дней) полностью восстанавливают поврежденное после высокодозной химиотерапии кроветворение.
Для пересадки свои собственные кроветворные клетки собираю особым методом. Сначала проводится этап стимуляции их выхода в кровяное русло, при этом ежедневно проверяют их концентрацию в крови, по достижении нужной проводят сеансы сбора этих клеток с помощью специального аппарата. Затем клетки обрабатывают, замораживают и хранят до момента самой трансплантации.
Окончание трансплантации – только первый этап. И, даже если все прошло хорошо, говорить об успехе рано. Следующие несколько недель больные проводят в стерильных боксах – нужно время, чтобы клетки костного мозга «прижились» и иммунитет восстановился. Для пациентов обеззараживают все: от нижнего белья до пищи. И все это время команда врачей отслеживает малейшие изменения в их состоянии. Время пребывания пациента в стационаре составляет в среднем 1 месяц.