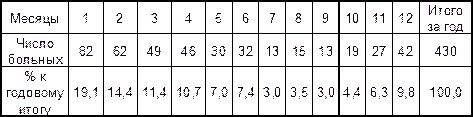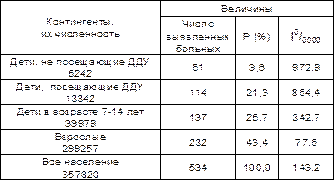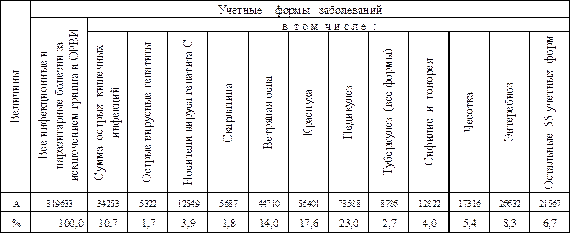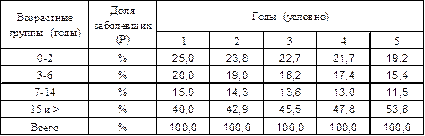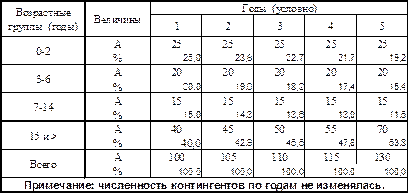Как рассчитать экстенсивный показатель
Расчет экстенсивных показателей



Экстенсивные коэффициенты характеризуют распределение явления на его составные части, его внутреннюю структуру или отношение частей к целому (удельный вес) и выражаются, как правило, в процентах или дробях.
При вычислении экстенсивных коэффициентов мы имеем дело только с одной статистической совокупностью и ее составом. Большинство экстенсивных коэффициентов обычно выражается в процентах, значительно реже они вычисляются в промилле или в долях единицы.
Методика вычисления экстенсивных коэффициентов проста. Например, в 2015 г. число всех заболеваний детей в детском саду составило 205 случаев, в том числе 72 случая бронхита. Составляем пропорцию:
т.е. удельный вес больных число больных определенной нозологией
в общем количестве больных число всех больных
В качестве примеров экстенсивных коэффициентов, применяемых в практике работы санитарно-противоэпидемической службы и в санитарной статистике, можно назвать структуру заболеваемости населения; распределение госпитализированных больных по отдельным нозологическим формам; состав санитарно-гигиенических исследований по видам анализов; структуру эпидемиологических обследований, сделанных врачами СЭС, по видам инфекционных заболеваний.
Необходимо предостеречь от попыток на основании экстенсивных коэффициентов, которые отражают только структуру той или иной совокупности, судить о частоте изучаемого явления. Для этой цели всегда необходимо знать численность среды, в которой происходят явления, и вычислить интенсивные коэффициенты.
Необходимые условия для расчета коэффициентов, используемых в эпидемилогии
1. Не следует делать выводы об изменении частоты явлений, основанные на коэффициентах структуры. Правильное заключение позволяют сделать только интенсивные коэффициенты.
2. Не следует производить складывание или вычитание статистических коэффициентов, вычисленных из совокупностей неодинаковой численности, так как это может привести к грубым ошибкам.
3. Следует правильно выбирать основание для коэффициента (например, коэффициент смертности женщин следует вычислять по отношению к числу женского, а не к числу всего населения; коэффициент летальности при гриппозной пневмонии вычисляется по отношению к больным, имевшим это осложнение, а не ко всем случаям гриппа вообще и т.д.)
4. Следует учитывать фактор времени и не сравнивать коэффициенты, вычисленные за различные периоды времени, что также может привести к ошибочным заключениям.
30. Аналитические методы исследования
Исследования типа кейс(случай)-контроль ( см. слайды 1-5 )и когортные исследования (см. слайды 6-10)
Оценка гипотез о факторах риска; определение направлений профилактики в соответствии с факторами риска.
Экстенсивные показатели



Экстенсивные показатели, или показатели структуры (т.е. внутреннего строения, устройства) изучаемого явления оценивают величину какой-либо структурной части ко всему явлению. Измеренные части явления называют долямиилиудельными весами, оценивающими вклад каждой части в общее явление.
Размерность экстенсивных показателей (т.е. долей, удельных весов, вкладов) принципиально может быть любой, но чаще всего ее выражают в процентах, реже – в долях единицы, принимая целое, соответственно за 100 или за 1.
При изучении структуры заболеваемости общая формула расчета:
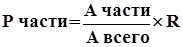
Р части – экстенсивный показатель заболеваемости, оценивающий удельный вес какой-либо структурной части заболеваемости (заболевших) в известном суммарном числе заболевших;
А части – число случаев болезни, относящееся к какой-либо структурной части заболевших (группе больных);
А всего – (основание показателя) – число случаев болезни, отражающее всю, существующую в пределах данной структуры, заболеваемость, т.е. суммарное число больных во всех группах составляющих данную структуру;
R – размерность показателя – проценты (%).
При изучении структуры заболеваемости используются различные группировочные признаки, позволяющие делить всех больных на группы (структурные части) и создавать, таким образом, различные структурные распределения определенного, часто одного и того же, суммарного числа больных. Ниже приведены некоторые примеры различных структурных распределений.
Так, использование в качестве группировочного признака диагноза заболевания позволяет изучить структуру заболеваемости по нозологическим формам болезней.
В 2002 г. в Москве было выявлено 2712880 больных, относящихся к 75 нозологическим формам инфекционных и паразитарных болезней. В том числе, 2300430 больных острыми респираторными болезнями (ОРВИ), 92817 больных гриппом, 34253 больных различными острыми кишечными инфекциями (ОКИ), 56401 больных краснухой и так далее.
Исходя из этих данных доля (удельный вес, вклад) заболевших каждой из этих болезней в общей сумме всех больных всеми инфекционными и паразитарными болезнями составил:
Р больных ОРВИ= (2300430/2712880)´100 = 84,8%
Р больных гриппом = (92817/2712880)´100 = 3,4%
Р больных ОКИ = (34253/2712880)´100 = 1,3%
Р больных краснухой = (56401/2712880)´100 = 2,1%
Не менее важным является анализ структурных распределений составленных с учетом времени возникновения случаев болезни.
Например, данные табл..2 позволяют оценить вклад заболевших в каждом месяце в общую сумму заболевших за год.
.
Табл. 2 Помесячное распределение больных скарлатиной среди всего населения г. В. в 2000 году
Использование для группировки различных индивидуальных признаков, позволяет создавать и изучать разнообразные структурные распределения больных, например, по полу, возрасту, профессиям, особенностям клинического течения болезни и т.д.
В 2000 году в Москве было выявлено 272954 больных 73 инфекционными и паразитарными болезнями. Среди них было 696835 больных детей в возрасте до 7 лет, 649395 больных детей в возрасте 7 – 14 лет и 1381724 больных взрослых. Соответственно удельный вес каждой указанной возрастной группы составил:
Р больных детей до 7 лет=(696865/272954)´100 = 25,6%
Р больных детей 7 –14 лет = (649395/272954)´100 =23,8%
Р больных взрослых = (1381724/272954)´100 = 50,8%
Экстенсивный показатель, оценивающий долю какой-либо части заболеваемости, должен иметь все те же названия, что и интенсивный показатель, т.е. название болезни, время, место возникновения случая болезни, обозначение индивидуальных признаков больных. Кроме того, обязательнодолжна быть обозначена (названа) общая сумма заболевших, принимаемая за А всего,т.е. сумма заболевших составляющая данное структурное распределение.
Абсолютно бесполезной является следующая информация – «в Москве в 2002 г удельный вес заболевших скарлатиной детей до 14 лет составил 5,2%».
Бесполезность этой информации связана с отсутствием обозначения той суммы больных, для которой определялась доля детей больных скарлатиной. Доля таких больных (а всего было выявлено 5687 детей до 14 больных скарлатиной) будет существенно различаться в зависимости от того, какие цифры принимаются за суммарное количество больных. Например, возможны следующие варианты:
· доля больных скарлатиной детей рассчитанная исходя из суммарного числа больных детей до 14 лет в Москве в 2002 г. независимо от наименования инфекционной болезни составит – Р=(5687/1341569)´100=0,42%;
· доля больных скарлатиной детей, рассчитанная исходя из общего числа всех (независимо от возраста) больных инфекционными и паразитарными болезнями в Москве в 2002 г. составит – Р=(5687/2712880)´100=0,21%;
· доля больных скарлатиной детей, рассчитанная исходя из суммарного числа больных 6 детскими инфекциями (коклюшем, скарлатиной, натуральной оспой, корью, краснухой и эпидемическим паротитом) составит – Р=(5687/108638)´100=5,2%
Таким образом, информация, указанная в начале примера, относится только к последнему структурному варианту оценки удельного веса детей до 14 лет заболевших скарлатиной в Москве в 2002 г.
В отличие от интенсивных показателей, экстенсивные показатели заболеваемости можно объединить, но при условии, если они относятся к одному структурному распределению.
По данным предыдущего примера доли больных всеми инфекционными и паразитарными болезнями в Москве в 2000г. составили для детей:
Величина экстенсивных показателей при сравнимом качестве выявления, диагностики и учета больных, зависит от влияния большего количества факторов, чем величина интенсивных показателей.
Значение отдельного интенсивного показателя, отражающего частоту заболеваний в отдельной группе населения, определяется только:
· риском заболеть (заразиться и заболеть) представителей исключительно данной группы;
· численностью данной группы населения.
Следовательно, изменение интенсивного показателя одной группы населения никак не сказывается на величине интенсивных показателей в других группах.
Значение отдельного экстенсивного показателя, отражающего долю заболевших отдельной группы населения в общей сумме больных, принятых за 100%, определяется:
· риском заболеть (заразиться и заболеть) характерным не только для данной группы, но и других групп населения;
· численностью каждой группы населения, входящей в данное распределение заболевших.
Именно поэтому величина экстенсивных показателей и их изменение может зависеть с равной вероятностью, как от факторов присущих отдельной группе населения, так и факторов влияющих на число заболевших в других группах.
При трактовке результатов изучения структуры заболеваемости, к сожалению, допускаются типичные и серьезные ошибки.
Во избежание такой ошибки необходимо помнить и понимать формулы расчетов интенсивных и экстенсивных показателей заболеваемости. Числители этих показателей одинаковы – абсолютное число больных в определенных группах населения. Знаменатели этих показателей разные. У интенсивного показателя знаменатель – численность определенной группы населения, у экстенсивного показателя знаменатель – суммарное число больных в изучаемых группах. Вследствие этого величины интенсивного и экстенсивного показателя заболеваемости какой-либо группы населения статистически абсолютно независимы друг от друга. Так, например, при одной и той же частоте заболеваний в разных группах населения, доли заболевших, относящихся к этим группам, могут существенно различаться, причем тем больше, чем больше различается численность отдельных групп населения. Сравнительно незначительный риск возникновения заболевания за счет большой численности группы может обеспечить высокий вклад больных этой группы в общую заболеваемость населения. И наоборот, высокий риск возникновения болезни в группе населения небольшой численности может проявиться незначительной долей заболевших.
Табл. 3. Заболеваемость дизентерией различных групп населения г. В. в 2000 г.
Как следует из данных табл. 3 – основной вклад (43.4%) в заболеваемость дизентерией в 2000 г. в г. В. внесли взрослые. Удельный вес детей, не посещающих ДДУ заболевших дизентерией, был в 4,5 раза меньшим и составил 9,6%. Однако, на основании только этих данных нельзя сделать вывод о том, что рискзаболеть дизентерией взрослых – наибольший, а аналогичный риск детей, не посещающих ДДУ – наименьший.
Различная доля заболевших в разных группах населения может быть связана не столько с разным риском заболеть дизентерией, сколько с различной численностью сравниваемых групп.
Именно поэтому соотношение интенсивных показателей оказалось прямо противоположным – риск заболеть дизентерией детей, не посещающих ДДУ был в 12 раз выше, чем аналогичный риск взрослых. Однако, сравнительно небольшой риск взрослых, за счет значительно большей их численности обеспечил почти половину всех больных дизентерией.
Таким образом, по величине экстенсивных показателей заболеваемости не следует делать выводы о частоте и риске заболеваемости в разных группах населения.
Исключением из этого правила являются такие распределения экстенсивных показателей, в которых оцениваются доли заболевших, относящихся к одной и той же группе населения
Поскольку все величины таблицы 4 относятся к одной и той же численности населения, т.е. численности населения Москвы в 2002 г., соотношение экстенсивных показателей соответствует соотношению интенсивных величин заболеваемости. Следовательно, таким же является и соотношение риска заболеть различными болезнями населения Москвы в 2002 г. Так, на основании представленных данных можно утверждать, что риск возникновения педикулеза был почти в 13 раз выше, чем риск заболеть скарлатиной (23,0/1,8=12,8).
Другая типичная ошибка связана с трактовкойдинамики экстенсивных показателей (табл. 5). Например, уменьшение удельного веса заболевших какой-либо группы пытаются объяснить влиянием факторов, определяющих заболеваемость только в той же группе, в частности, эффективностью противоэпидемических мероприятий, проводимых в отношении этой группы населения.
При изучении динамики экстенсивных показателей следует учитывать то, что уменьшение (увеличение) числа больных даже в одной группе и, следовательно, изменение общего числа больных, приведет к перераспределению долей во всех группах. Таким образом, наблюдаемое уменьшение (увеличение) вклада какой-либо группы в общую заболеваемость может быть связано с изменением численности больных как в этой, так и других группах населения.
Табл. 5.Заболеваемость болезнью К различных возрастных групп населения г. Н в течение 5 условных лет (Р – доля заболевших каждой группы в общей сумме заболевших за год).
Как следует из представленных данных, во всех группах, за исключением взрослых, отмечается явная тенденция снижения экстенсивных показателей заболеваемости. Однако было бы грубой ошибкой только на основании этого факта делать вывод о снижении риска заболеть болезнью К большинства групп населения г. Н.
Выявленная динамика экстенсивных показателей может быть следствием различных ситуаций, часть которых иллюстрируется табл. 6.
Табл. 6. Данные табл. 5 дополнены абсолютными числами заболевших (А).
Как следует из представленных данных, число заболевших в группах детей абсолютно не изменилось, тогда, как среди взрослых число заболевших постепенно увеличивалось. Учитывая, что численность возрастных групп не изменялась(см. примечание), без расчета интенсивных показателей можно сделать вывод о том, что риск заболеть болезнью К постепенно увеличился только для взрослого населения г.Н. В результате каждый год увеличивалось число заболевших среди взрослых и, естественно на ту же величину возрастало общее число заболевших среди всего населения. По этой причине, несмотря на то, что абсолютное число больных в остальных группах не изменялась, удельного веса заболевших детей постоянно снижался. Таким образом такое снижение произошло не за счет уменьшения риска заболеть в этих группах, а из-за увеличения риска заболеть взрослых и следовательно из-за увеличения общего число заболеваний. Поскольку общая численность всего населения не изменялась частота заболеваний болезнью К всего населения также увеличилась.
Заканчивая обсуждение интенсивных и экстенсивных показателей заболеваемости приведем сводную сравнительную характеристику свойств и возможностей этих показателей.
Показатели экстенсивности: определение, способ вычисления, правила их применения.
Экстенсивный показатель – показатель структуры, характеризует состав явления, соотношение размеров частей и целого. Эти показатели иногда называют долей, удельным весом. К экстенсивному показателю относятся показатели распределения врачей по специальностям, структура больных по возрасту, полу, формам болезни, коек по профилю.
ЭП = часть явления x100%
Явление в целом
Правила пользования ЭП: при помощи экстенсивных показателей можно судить о сравнительной распространенности явления лишь тогда, когда речь идет об одной группе населения и в один и тот же промежуток времени.
Пример: Определить возрастной состав больных, получивших бытовые травмы.
| Возрастная группа | Абсолютное число | % к общему числу |
| 15-19 лет | 10,0 | |
| 20-29 лет | 25,0 | |
| 30-49 лет | 43,0 | |
| 50 и старше | 22,0 |
Общее число больных (1500) принимаем за 100%, а число больных каждого возраста за «x»:
1500 – 100 x=375*100 =25%
Экстенсивные показатели изображаются в виде секторной или внутристолбиковой диаграммы.
Секторная диаграмма – окружность, принятая за 100%. 1% соответствует 3,6 0 окружности. При помощи транспортира на окружности откладываем отрезки соответствующие величине показателя. Точки окружности соединяют с центром круга. Полученные секторы закрашивают в различные цвета.
Внутристолбиковая диаграмма – ширину и высоту столбика берем произвольно. Высоту принимаем за 100% и в соответствующих масштабных единицах пересчитываем экстенсивные показатели.
3) Планирование здравоохранения. Цели и задачи, принципы и этапы планирования. Структура плана здравоохранения на территории. Пути оптимизации структуры оказания медицинской помощи населению при ее планировании. Базовая программа ОМС в планировании здравоохранения.
Планирование можно считать одним из принципов организации медицинской помощи. Оно является важнейшей функцией управления здравоохранением. В условиях перехода на новые экономические принципы хозяйствования планирование теряет свои обязательные централизованные функции, приобретает рекомендательный характер, сводится к прогнозированию, составлению различного рода программ по охране здоровья населения и окружающей среды.
Планирование должно быть сосредоточено на рациональном и эффективном использовании материальных, трудовых и финансовых ресурсов. Это означает, что следует учитывать объем, характер и потребности населения в медицинской помощи, возможности их удовлетворения, использовать рациональные экономические формы медицинской помощи. Планирование включает: составление плана, организацию его исполнения и контроль, проверку исполнения. Любой план должен показывать не только то, что должно быть достигнуто, но и способы достижения. План — это документ, определяющий сущность, последовательность, направленность и тактику деятельности конкретных исполнителей, в конкретные сроки и на конкретных участках деятельности. В здравоохранении планируются: потребность в кадрах, развитие материально-технической деятельности, перспективы финансирования.
Планы бывают перспективные (на длительный период) и текущие (оперативные, месячные и годовые). Кроме того, составляются планы деятельности учреждений и планы развития (строительство, ремонт, реконструкция). Наиболее действенными являются комплексные планы, планы-задания на объект и др. Рациональное планирование отвечает таким требованиям, как четкое определение целей и задач, реальность и конкретность планируемых мероприятий, выделение ведущих задач, сравнимость и сопоставимость показателей, конкретизация сроков исполнения и исполнителей.
Среди методов планирования наиболее часто применяются: аналитический (анализ исходных планов), нормативный (для определения потребности в нормативных показателях), экспериментальный (расчет показателей на основе предыдущего эксперимента) и другие специальные методы (балансовый, соотношений, пропорций и др.).
При планировании необходимо руководствоваться программно-целевым методом, который обеспечивает системный подход к составлению плана, позволяет выделить цели и задачи и направить каждое планируемое мероприятие на выполнение определенной цели. Это требует изменения технологии планирования (определение целей и задач, поэтапное выполнение мероприятий, согласование с исполнителями, комплексирование, расчет ожидаемой эффективности и др.).
Планирование деятельности специалистов медицинских учреждений предусматривает определение функции врачебной должности
(в соответствии с конкретными показателями и измерителями).
Комплексное планирование лечебно-профилактической помощи
на административной территории.
Структура и порядок утверждения комплексных планов
Действенными формами оздоровительной работы являются единые комплексные планы. Они (для отдельных объектов или для административной территории) направлены на проведение комплексных мероприятий силами не только медицинских работников (лечебного и гигиенического профиля), но и специалистов технических, административных, профсоюзных, финансовых, юридических и других подразделений и ведомств. На основе анализа медико-демографической, эпидемической и экологической ситуации, оценки санитарного состояния и здоровья различных групп населения и уровня технического обеспечения планируются мероприятия с указанием сроков исполнения и ответственных.
Составление комплексных планов организуется врачами-специалистами (руководителем комитета по здравоохранению и главным государственным санитарным врачом территории), утверждают их руководители администрации территории. После утверждения план приобретает форму документа, обязательного для всех исполнителей. На отдельных производственных объектах комплексные планы составляют главные врачи медико-санитарных частей, цеховые терапевты, санитарные врачи по гигиене труда. Утверждает их директор объекта.
Комплексный план включает такие мероприятия, как организационные, санитарно-технические, санитарно-гигиенические, лечебно-профилактические, материально-финансового обеспечения. Составляются комплексные планы по охране окружающей среды, по благоустройству и оздоровлению территории (объекта), по профилактике отдельных заболеваний (травматизма), по профилактике специфических для данного региона или объекта заболеваний, по оздоровлению труда женщин, подростков и др.
Роль ЛПУ в организации и проведении медицинских осмотров.
От 16 августа 2004 г. N 83
1. Настоящий Порядок определяет порядок проведения предварительных и периодических медицинских осмотров (обследований) работников, занятых на вредных работах и на работах с вредными и (или) опасными производственными факторами.
2. Предварительные медицинские осмотры (обследования) при поступлении на работу проводятся с целью определения соответствия состояния здоровья работника (освидетельствуемого) поручаемой ему работе (статья 213 Трудового кодекса Российской Федерации (Собрание законодательства Российской Федерации, 2002, N 1 (ч. I), ст. 3)).
3. Периодические медицинские осмотры (обследования) проводятся с целью:
3.1. Динамического наблюдения за состоянием здоровья работников, своевременного выявления начальных форм профессиональных заболеваний, ранних признаков воздействия вредных и (или) опасных производственных факторов на состояние здоровья работников, формирования групп риска;
3.2. Выявления общих заболеваний, являющихся медицинскими противопоказаниями для продолжения работы, связанной с воздействием вредных и (или) опасных производственных факторов;
3.3. Своевременного проведения профилактических и реабилитационных мероприятий, направленных на сохранение здоровья и восстановление трудоспособности работников.
Частота проведения периодических медицинских осмотров (обследований) определяется территориальными органами Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека совместно с работодателем исходя из конкретной санитарно-гигиенической и эпидемиологической ситуации, но периодические медицинские осмотры (обследования) должны проводиться не реже чем один раз в два года.
Лица, не достигшие возраста 21 года, проходят периодические медицинские осмотры ежегодно (статья 213 Трудового кодекса Российской Федерации (Собрание законодательства Российской Федерации, 2002, N 1 (ч. I), ст. 3)).
4. Периодические медицинские осмотры (обследования) работников могут проводиться досрочно в соответствии с медицинским заключением или по заключению территориальных органов Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека с обязательным обоснованием в направлении причины досрочного (внеочередного) осмотра (обследования) (ст. 213 Трудового кодекса Российской Федерации (Собрание законодательства Российской Федерации, 2002, N 1 (ч. I), ст. 3)).
5. Предварительные и периодические медицинские осмотры (обследования) работников проводятся медицинскими организациями, имеющими лицензию на указанный вид деятельности.
6. Работникам, занятым на вредных работах и на работах с вредными и (или) опасными производственными факторами в течение пяти и более лет, периодические медицинские осмотры (обследования) проводятся в центрах профпатологии и других медицинских организациях, имеющих лицензии на экспертизу профпригодности и экспертизу связи заболевания с профессией, один раз в пять лет.
7. Работодатель определяет контингенты и составляет поименный список лиц, подлежащих периодическим медицинским осмотрам (обследованиям), с указанием участков, цехов, производств, вредных работ и вредных и (или) опасных производственных факторов, оказывающих воздействие на работников, и после согласования с территориальными органами Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека направляет его за 2 месяца до начала осмотра в медицинскую организацию, с которой заключен договор на проведение периодических медицинских осмотров (обследований).
8. Медицинская организация на основании полученного от работодателя поименного списка работников, подлежащих периодическим медицинским осмотрам (обследованиям), утверждает совместно с работодателем календарный план проведения медицинских осмотров (обследований).
11. Оформление результатов предварительных и периодических медицинских осмотров:
11.1. Заключение медицинской комиссии и результаты медицинского осмотра (обследования), как предварительного, так и периодического, а также выписка из амбулаторной карты работника вносятся в карту предварительных и периодических медицинских осмотров (обследований).
11.2. Медицинская организация совместно с территориальными органами Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека и представителем работодателя обобщает результаты проведенных предварительных и периодических медицинских осмотров (обследований) работников и составляет заключительный акт по его итогам в четырех экземплярах. Заключительный акт в течение 30 дней должен быть представлен медицинской организацией работодателю, территориальному органу Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека и центру профпатологии.
11.3. Работник информируется о результатах проведенного медицинского осмотра (обследования).
11.4. В случае, если при проведении периодического медицинского осмотра (обследования) возникают подозрения на наличие у работника профессионального заболевания, медицинская организация направляет его в установленном порядке в центр профпатологии на экспертизу связи заболевания с профессией.
11.5. Центр профпатологии при установлении связи заболевания с профессией составляет медицинское заключение и в 3-дневный срок направляет соответствующее извещение в территориальный орган Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, работодателю, страховщику и в медицинскую организацию, направившую работника.
Работник, у которого установлен диагноз профессионального заболевания, центром профпатологии направляется с соответствующим заключением в медицинскую организацию по месту жительства, которая оформляет документы для представления на медико-социальную экспертизу.
БИЛЕТ 16
1. Организация первичной медицинской помощи по принципу врача общей практики (семейного врача).
Первичная медико-санитарная помощь.
Первичная медико-санитарная помощь является основным, доступным и бесплатным для каждого гражданина видом медицинского обслуживания и включает: лечение наиболее распространенных болезней, а также травм, отравлений и других неотложных состояний; проведение санитарно-гигиенических и противоэпидемических мероприятий, медицинской профилактики важнейших заболеваний; санитарно-гигиеническое образование; проведение мер по охране семьи, материнства, отцовства и детства, других мероприятий, связанных с оказанием медико-санитарной помощи гражданам по месту жительства.Порядок оказания первичной медико-санитарной помощи устанавливается органами управления муниципальной системы здравоохранения на основании нормативных актов Министерства здравоохранения Российской Федерации.Существует одиночная практика (один врач) и групповая практика (от 2-х до 4-х и более). Количество принимаемых пациентов колеблется от 25 до 225 в неделю, посещений на дому от 3 до 33 выездов в неделю.Среднее время, затрачиваемое на прием одного пациента колеблется в пределах от 5 до 9 минут.
Реформа здравоохранения в нашей стране предусматривает постепенный переход к организации первичной медицинской помощи по принципу врача общей практики. Одним из главных условий реформы является сохранение всех лечебно-профилактических учреждений здравоохранения, с изменением их функций, методов работы, усовершенствованием их деятельности, заменой участковой службы на врача общей практики.
Врач общей практики должен иметь базовое терапевтическое образование, но так как значительно расширяется объем его деятельности, он должен иметь знания по смежным специальностям, владеть практическими навыками для осуществления различных методов диагностики и лечения, выполняемых в настоящее время узкими специалистами амбулаторно-поликлинических учреждений.