глиома головного мозга височной области
Глиома головного мозга височной области
Астроцитомы относятся к числу наиболее распространенных и образуются из астроцитов, клеток, которые выполняют в головном мозгу в основном опорную функцию. По цитоморфологическим характеристикам различают четыре степени злокачественности астроцитов (по Керногану). Наименее злокачественны опухоли, состоящие из астроцитов I степени. Опухоли, состоящие из клеток II—IV степени, характеризуются все более увеличивающейся злокачественностью.
Степень злокачественности опухоли оценивается по таким критериям, как инвазивность, склонность к некрозу, клеточность, полиморфизм и митотическая активность. Низкозлокачественные опухоли развиваются, главным образом, во фронтальной, теменной и височной долях головного мозга, а также в стволе и мозжечке у детей. В отличие от высокозлокачественных глиом, в которых заметно присутствие некротических зон и геморрагии, локальные деструктивные процессы для астроцитомы нехарактерны.
Исследование биоптатов опухоли не всегда дает представление о ее гистологической характеристике в целом, поскольку обычно развиваются опухоли смешанного типа. При описании морфологии обычно указывают основной тип клеток, из которых состоит опухоль. Так, при описании относительно хорошо дифференцированной астроцитомы пользуются терминами фибиллярная, протоплазматическая, гемистоцитическая или пилоцитарная. Такая классификация может иметь существенную прогностическую ценность.
Иногда невозможно установить, из каких клеток происходят высокозлокачественные глиомы. Клетки этих недифференцированных опухолей характеризуются чрезвычайно необычной морфологией, и поэтому опухоли часто называются мультиформные глиобластомы. Они быстро растут, и их истинный размер превышает тот, который можно предполагать на основании КТ- и магнитно-резонансных исследований.
В большинстве случаев эти опухоли неоперабельные, как правило, не поддаются лучевой терапии и приводят к смертельному исходу в течение года. Напротив, низкозлокачественные глиомы растут гораздо медленнее, и в большинстве случаев их можно удалить хирургическим путем, хотя иногда отмечаются локальные рецидивы. Они составляют более 30% от всех опухолей головного мозга, которые развиваются в детском возрасте. Однако настоящие глиомы I степени развиваются крайне редко, и большинство опухолей представляет собой низкозлокачественные глиомы II степени.
Несмотря на близкие гистологические характеристики, глиомы различной локализации проявляют разные свойства. Поэтому локализованные глиомы глазного нерва часто не лечат, поскольку они могут спонтанно регрессировать. В то же время глиомы, развивающиеся в области варолиевого моста или ствола мозга, представляют собой гораздо более агрессивные опухоли, и больные нуждаются в срочной лучевой терапии с широким полем облучения.
Особый интерес представляют, по крайней мере, два типа глиобластом. Первичная опухоль чаще развивается у больных пожилого возраста, у которых онкологические заболевания в анамнезе отсутствуют. В клетках глиобластомы происходит амплификация онкогена EGFR, делеция на хромосоме р16 и мутации в гене-супрессоре опухолевого роста, PTEN, локализованного на хромосоме 10. Эта опухоль характеризуется крайне неблагоприятным прогнозом. У больных молодого возраста развивается вторичная или прогрессирующая глиобластома, причем часто этому предшествует развитие астроцитомы.
Вторичная глиобластома характеризуется несколько более благоприятным прогнозом. К числу обычных молекулярно-генетических аномалий в клетках этой опухоли относятся мутация в гене р53 и амплификация гена, кодирующего синтез рецептора тромбоцитарного фактора роста (PDGFR). Для обоих типов глиобластомы характерна потеря гетерозиготности (LOH) на хромосоме 10. Особенный интерес представляет тот факт, что для клеток большинства олигодендроглиом характерна LOH 1p, 19q, причем это связано с очень высокой чувствительностью опухолей к химиотерапевтическим препаратам.
Поэтому вопрос диагностики таких опухолей приобретает особую важность, и надлежащее лечение больных дает неплохой прогноз.
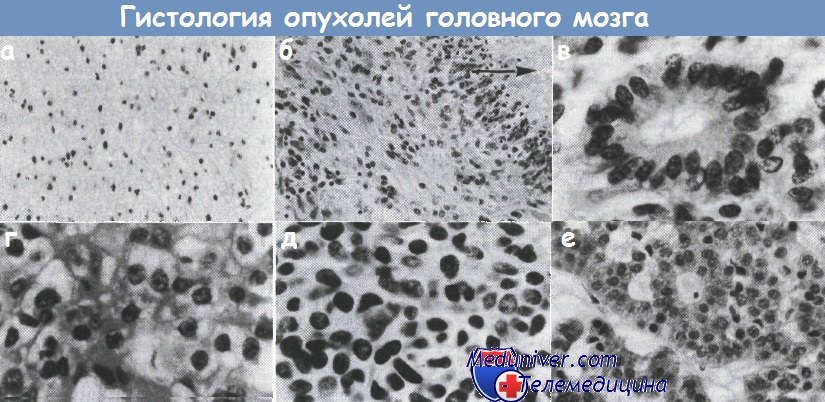
(а) Низкозлокачественная глиома, характеризующаяся низкой клеточностью и отсутствием васкуляризации (ув. х200).
(б) Высокозлокачественная глиома с признаками клеточного полиморфизма и некротической зоной (показана стрелкой) (х200).
(в) Эпендимома: опухоль образует типичные розетки (х400). (г) Олигодендроглиома; видны типичные клетки «в коробке» (х400).
(д) Медуллобластома, состоящая из мелких, темноокрашенных, плотноупакованных клеток (х400).
(е) Аденома гипофиза: гистология характерна для эндокринных опухолей (х250).
Эпендималъные опухоли головного мозга
Составляют около 5% от всех опухолей и происходят из реснитчатых клеток, выстилающих полости головного мозга. Клетки опухоли собраны в характерные розетки. Наиболее часто опухоли развиваются в детском и юношеском возрасте, более половины развивается в палатке мозжечка. Опухоль распространяется за счет прямой инвазии, а также по ЦНС. Особенно это характерно для высокозлокачественной эпендимомы и при локализации первичной опухоли в палатке мозжечка.
Хотя установление степени опухоли, по-видимому, не играет столь критической роли, как при астроцитомах, для низкозлокачественных эпендимом характерен гораздо более благоприятный прогноз, чем для более злокачественных опухолей. К числу наиболее злокачественных относится эпендимобластома.
Олигодендроглиомы головного мозга
Эти опухоли образуются еще из одного вида опорных клеток, обычно развиваются безболезненно, и при длительном росте часто происходит их кальцификация. Клетки характеризуются типичной морфологией: вокруг ядра расположена прозрачная область и клетка выглядит как бы «в коробке». Обычно опухоль развивается в передней, теменной и височной долях мозга в возрасте 40-60 лет. Опухоли развиваются дольше, чем астроцитомы, и обладают высокой радиочувствительностью.
Медуллобластома головного мозга
В настоящее время при описании этих и других эмбриональных опухолей предпочитают использовать термин примитивная нейроэктодермалъная опухоль. Для этих опухолей характерна утрата генетической информации, обычно на хромосоме 17. На долю медуллобластом приходится 3% всех опухолей мозга, и они преимущественно развиваются в детском и юношеском возрасте. После 25-летнего возраста эти опухоли диагносцируются лишь в единичных случаях. В основном они развиваются в 4-10-летнем возрасте, главным образом, в задней черепной ямке, из червя мозжечка, его полушарий, и четвертого желудочка. Обычно у больных обнаруживается повышенное внутричерепное давление.
Поскольку в желудочках головного мозга циркулирует цереброспинальная жидкость (ЦСЖ), через нее опухоль распространяется в спинной мозг и в другие места головного мозга. Иногда отдаленные метастазы распространяются иным путем и локализуются в костях (в основном метастазы остеосклеро-тического характера) и в костном мозге. Отмечается также поражение легких и лимфатических узлов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Глиобластома
Факторы риска развития глиобластомы
Клиническая симптоматика глиобластомы
Диагностика глиобластомы
Варианты глиобластомы
Две редкие гистологические формы глиобластомы (классифицируемые WHO Classification of CNS tumours 2016, тем не менее, как отдельные опухоли) – глиосаркома и гигантоклеточная глиобластома.
Глиосаркома характеризуется наличием в строме опухоли мезенхимальных (не характерных для глиобластомы) элементов. Чаще локализуется в височной доле и в процессе удаления опухоли внешне может напоминать менингиому. Это достаточно редкая опухоль, она диагностируется лишь у 2% больных с предполагаемой по снимках глиобластомой. Тактика лечения и прогноз те же, что и у глиобластомы.
Гигантоклеточная глиобластома характеризуется многоядерными клетками крупного размера. Встречается в 1% случаев от всех пациентов с предполагаемой глиобластомой, чаще у больных молодого возраста. Такой гистологический диагноз определяет несколько более позитивный прогноз лечения, чем глиобластома.
Другая классификация глиобластом – по «происхождению». Установлено, что часть этих опухолей возникает первично в виде глиобластомы, а часть – путем трансформации из глиальных опухолей более низкого grade (глиом grade II и grade III) – так называемые «вторичные глиобластомы». Первый вариант чаще встречается у пациентов пожилого возраста, второй – у молодых. Эти опухоли, будучи абсолютно идентичными по свой гистологической структуре (под микроскопом морфолога), существенно отличаются по генетическому профайлу и прогнозу лечения: «вторичные» глиобластомы значительно чаще IDH-позитивны и демонстрируют лучший ответ на лечение.
Генетические маркеры
Известно достаточно большое количество генетических маркеров глиобластом. Наибольшей клинической значимостью обладают нижеследующие:
IDH-мутация встречается примерно в 5-10% глиобластом, ассоциирована с молодым возрастом и лучшим прогнозом лечения. Крайне редко регистрируется у пациентов старше 65 лет. Существует IDH-1 и IDH-2 мутации (вторая встречается менее чем в 5% случаев от общего числа). Новая классификация опухолей ЦНС разделила эти 2 вида глиобластом в отдельные самостоятельные нозологии.
MGMT–метилирование является предиктором более высокой чувствительности опухоли к темозоломиду в случае впервые выявленных глиобластом (и, возможно, рецидивных опухолей). Это один из наиболее важных маркеров для принятия решения о тактике лечения, особенно в случае пожилых пациентов.
Лечение глиобластомы
Оценка ответа на лечение глиобластомы
Около 70% пациентов с глиобластомой демонстрируют рецидив опухоли в течение первого года после операции, несмотря на проводимую лучевую и химиотерапию.
Для оценки ответа опухоли на адъювантную терапию используется МРТ с контрастным усилением и (в ряде случаев) ПЭТ-КТ. Контрольные МР-исследования по протоколу проводятся каждые 3 месяца. На основании их результатов принимается решение об изменении схемы химиотерапии и (нечасто) повторном хирургическом вмешательстве.
При анализе контрольных МР-изображений следует помнить о существовании феномена «псевдопрогрессии», возникающего после лучевой терапии (так называемый лучевой некроз) и как последствия терапии бевацизумабом. Истинную частоту псевдопрогрессии оценить не представляется возможным. Природа этого феномена объясняется воспалительным ответом, отеком мозговой ткани и прорывом гематоэнцефалического барьера, что суммарно проявляется увеличением зоны контрастируемой части на МРТ.
Для дифференциального диагноза прогрессии и псевдопрогрессии опухоли используются СКТ-перфузия и ПЭТ-КТ.
Также существует псевдоответ на лечение – резкое уменьшение контрастируемой части опухоли (иногда в течение нескольких суток) на фоне терапии бевацизумабом в результате восстановления целостности гематоэнцефалического барьера.
Повторные операции при глиобластоме
Повторное хирургическое лечение при глиобластоме — нечастый вариант развития событий. По статистике, лишь 1 из 4 больных может получить эффект от подобного вмешательства. Обычно глиобластома рецидивирует в зоне хирургического вмешательства, в ряде случаев занимая образовавшуюся после ее удаления кисту, в ряде — прорастая в окружающую «здоровую» мозговую ткань. Редко наблюдаются отдаленные рецидивы глиобластомы внутри ЦНС, не связанные анатомически с первичным очагом (клинический случай №7)
В настоящее время необходимыми условиями для проведения реоперации при глиобластоме являются:
· возможность радикального удаления всего объема рецидива опухоли
· возраст пациента менее 70 лет
· состояние пациента по шкале Karnofsky не менее 80
· небольшой объем опухоли (менее 50 см3)
· локализация рецидива вне функционально значимых зон
Шкала Karnofsky
Альтернативные методики лечения глиобластомы
Прогноз
Прогноз при глиобластоме остается неблагоприятным даже при «радикальном» удалении опухоли и соблюдении протокола химиолучевой терапии. Результаты крупных исследований продемонстрировали, что 6-месячный барьер (после операции) переживают 42,4% больных, а годовой – 17,7%. Пятилетняя выживаемость зарегистрирована менее чем в 5% случаев. У пациентов пожилого возраста эти показатели еще более низкие (средняя продолжительность жизни составляет около 8,5 месяцев).
Несмотря на масштабное финансирование исследований этой опухоли, за последние годы не отмечено существенного улучшения результатов лечения пациентов с глиобластомой.
Основные факторы, определяющие выживаемость при глиобластоме (позитивное влияние):
· молодой возраст, женский пол, высокий балл по шкале Karnofsky (см выше)
· малый объем контрастируемой части опухоли, локализация вне функционально значимой зоны, объем зоны перифокального отека (в режиме FLAIR) менее 85 см3
· большое количество операций по поводу внутримозговых опухолей, выполненных ранее нейрохирургом
· удаление более 90% от объема опухоли и 70-80% от ее контрастируемой части
· наличие олигодендроглиального компонента в опухоли
· наличие гиперметилированного промотера MGMT, коделеции 1p/19q, мутаций IDH1/IDH2, отсутствие TERT-мутации
Спрогнозировать сроки выживаемости для каждого конкретного пациента крайне сложно. В очень усредненной форме вклад каждого из методов лечения в общую выживаемость можно представить так:
Хирургическое лечение (6-10 месяцев) + лучевая терапия 60 Гр (+ 2 месяца) + химиотерапия темозоломидом (+ 2 месяца) + таргетная, иммунная терапия, использование наночастиц (в процессе изучения)
Часто на консультации мне задают вопрос «а если всю опухоль удалить? Рецидива не будет?». Я обычно отвечаю, что мы всегда стараемся удалить опухоль радикально, если это не повредит функциональному статусу пациента. Кроме того, для объяснения биологии глиобластом я привожу пример выдающегося американского нейрохирурга Walter Dandy, который в 1928 году опубликовал статью о «радикальном» удалении злокачественных глиом. Он работал в эру до изобретения КТ и МРТ, ориентируясь лишь на изменение формы и размеров желудочков мозга на рентгенограмме черепа. В этой ситуации опухоли часто удалялись «с запасом» здоровой ткани, но он пошел дальше и у 5 пациентов (с уже имеющимся грубым неврологическим дефицитом) выполнил удаление всего правого полушария. Лишь один пациент удовлетворительно перенес операцию, однако и у него опухоль рецидивировала в левом полушарии.
Следует понимать, что глиобластома – болезнь всей ЦНС, способная на отдаленные рецидивы внутри нервной системы, поэтому ее лечение – сложный процесс, в котором все 3 модальности – хирургия, лучевая терапия и химиотерапия – имеют равную значимость. Это доказывает клинический пример 5.
Обзор онкологических заболеваний глиомы или астроцитомы
Вам поставили диагноз: глиома или астроцитома?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать».
Предлагаем Вашему вниманию краткий, но подробный обзор опухолей головного мозга.
Ежегодно в России выявляют более 8 тысяч новых заболеваний опухолей мозговой оболочки, головного и спинного мозга и других частей центральной нервной системы. Почти такое же количество граждан умирает от данных локализаций.
Филиалы и отделения, где лечат глиому или астроцитому
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение нейроонкологии
Заведующий – к.м.н. ЗАЙЦЕВ Антон Михайлович
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение протонной и фотонной терапии
Заведующий – д.м.н. ГУЛИДОВ Игорь Александрович
Тел: 8 (484) 399 31 30
Глиомы и астроцитомы
Понятие «опухоли нейроэпителиальной ткани» включает в себя различные по происхождению (глиомы, нейроцитомы и др.,), степени злокачественности, прогнозу новообразования, исходящие из клеток, составляющих собственно мозговое вещество. Большая часть этих новообразований специфична для нервной системы и не встречается в других органах; с другой стороны, сама локализация, патоморфологические характеристики этих опухолей в головном мозге определяет особенности их клинических проявлений, инструментальной диагностики, морфологической классификации, и походы к лечению. Наиболее распространенными опухолями нейроэпителиальной ткани являются глиомы различной степени злокачественности, которые представляют 32% всех нейроэпителиальных новообразований.
Основной метод лечения опухолей нейроэпителиальной ткани хирургический. Он позволяет компенсировать состояние больного, устранить угрозу для жизни при наличии признаков внутричерепной гипертензии, получить сведения о патоморфологии опухоли. Объем удаления опухоли и гистология играет большую роль в прогнозе пациента и определяет тактику дальнейшего лечения. Однако, в большинстве случаев возможности хирургического метода при нейроэпителиальных опухолях в связи с характером их роста и локализацией ограничены; радикальная их резекция невозможна.
Лучевая терапия применяется в основном в качестве дополнительного (адъювантного) метода лечения, проводимого с целью предотвращения рецидива или продолженного роста опухоли после нерадикального оперативного лечения, позволяя увеличить общую продолжительность жизни больных. Лучевые методы лечения характеризуются малой инвазивностью и хорошей переносимостью больными, однако в случаях с диффузно-растущими опухолями, не имеющими четких контуров, как в большинстве глиом, возникают трудности в определении объема и дозы облучения. Более того злокачественные глиомы характеризуются высокой частотой рецидивов,- не менее 60-80% после стандартного курса лучевого лечения, а повторное конвенциональное облучение, как правило ограничено в плане толерантности нервной ткани, применяемых дозовых диапазонов облучения и сроков проведения.
Для снижения числа рецидивов и улучшения результатов комбинированного лечения больных при ряде определенных гистологических типов опухолей активно применяется химиотерапия, как в моно режимах, так и в комбинации. Сочетание лучевой и химиотерапии значительно улучшило результаты лечения больных злокачественными глиомами, однако, лечение рецидивов по-прежнему остается трудной задачей нейроонкологии.
Не инвазивная диагностика глиальных опухолей
Не смотря на совершенствование методов лучевой диагностики окончательное суждение о степени злокачественности и типе опухоли возможно только лишь на основании биопсии и патоморфологического исследования опухоли.
Глиомы низкой степени злокачественности (GRADE I-II)
Золотым стандартом в лечении глиом НСЗ является хирургический метод, позволяющий в большинстве случаев радикально удалить опухоль.
Лучевая терапия, как самостоятельным метод лечения, применяется у пациентов с небольшими, труднодоступными для удаления ПА, опухолями зрительных путей, остаточными опухолями после нерадикального удаления, а также, при лечении рецидивов ПА.
Для пилоидных астроцитом лучевая терапия является методом выбора при небольших остатках опухоли после неполного удаления или рецидиве.
Глиомы низкой степени злокачественности (НСЗ) Grade II: плеоморфная ксантоастроцитома, диффузная астроцитома и пиломиксоидная астроцитома, олигодендроглиома, олигоастроцитома – являются морфологически, клинически и диагностически гетерогенной группой опухолей. Патоморфологические особенности данной группы опухолей существенно влияют на терапевтические подходы и определяют прогноз и течение заболевания.
Среди методов лечения глиом низкой степени злокачественности (Grade II) рассматриваются следующие: тотальное и субтотальное удаление опухоли, лучевая терапия в суммарной очаговой дозе 50-56 Гр и химиотерапия, которая чаще назначается при олигодендроглиоме и олигоастроцитоме.
Стандартом является максимально безопасное удаление опухоли (если оно возможно). При асимптомных опухолях у больных не старше 40 лет возможно динамическое наблюдение без оперативного вмешательства.
Проведение лучевой терапии в послеоперационном периоде или в самостоятельном варианте, при глиомах ствола мозга улучшает результаты лечения больных глиомами Grade II.
Глиомы высокой степени злокачественности (GRADE III-IV)
Существует два пика заболеваемости злокачественными глиальными опухолями головного мозга, первый между 0 и 4 годами. В это время опухоли ЦНС занимают второе место среди злокачественных новообразований детского возраста, составляя среди них 14-20% и уступая только лимфомам и лейкозам. Второй пик заболеваемости находится между 35 и 75 годами. В этом периоде злокачественные глиомы головного мозга – третья, наиболее частая причина смерти от онкологических заболеваний у мужчин и четвертая по частоте у женщин в экономически развитых странах.
Современные принципы лечения злокачественных глиом головного мозга предполагают, прежде всего, хирургическое удаление опухоли с последующей адъювантной терапией. Хирургия является одним из основных методов лечения данной категории пациентов так как, прежде всего, способствует определению морфологического диагноза и устраняет неблагоприятные симптомы заболевания.
Несмотря на совершенствование хирургического оборудования отдаленные результаты только оперативного лечения больных злокачественными глиомами головного мозга на сегодняшний день остаются неутешительными, в связи с высокой частотой локальных и отдаленных рецидивов, которые наблюдаются в 70-80% случаев.
Проведение в послеоперационном периоде лучевой и/или химиолучевой терапии у больных ГВСЗ, позволяет улучшить результаты лечения, снижая частоту рецидивов, улучшая качество жизни и увеличивая продолжительность жизни на сроки более 5 лет.
Хирургическое удаление опухоли с последующей дистанционной лучевой и/или химиолучевой терапией являются стандартом лечения больных глиобластомой, и анапластической астроцитомой.
Филиалы и отделения, в которых лечат опухоли головного и спинного мозга, а также отделы центральной нервной системы
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Глиобластома головного мозга
Глиобластома головного мозга – злокачественное образование, отличающееся агрессивным развитием. Редкая патология, среди онкологических больных диагностируется 1 раз на 1000 случаев. Свое начало опухоль берет в клетках головного мозга, которые называются глии. На фоне нарушения их деятельности начинается активное деление клеток, в том числе и в рядом расположенных – именно так развивается злокачественный процесс. Чаще всего глиобластома локализуется в височной и лобной частях головного мозга, но иногда диагностируется в мозжечке, спинном мозге и стволе головного мозга.
Различают 3 вида злокачественной опухоли:
Также классифицируется глиобластома на первичную и вторичную. В первом случае речь идет о стремительно развивающейся опухоли (максимум за 3 месяца до критического состояния), чаще диагностируется у мужчин старшего возраста. Вторичная глиобластома формируется из доброкачественных опухолей, чаще выявляется у женщин среднего, старшего возрастов.
Конкретных причин развития злокачественного процесса в клетках головного мозга нет, но врачи выделяют несколько провоцирующих факторов:
Симптомы, признаки глиобластомы головного мозга
Симптомы глиобластомы проявляются рано, поэтому диагностировать ее на ранней стадии не представляет трудностей. Врачи выделяют несколько первичных признаков заболевания:
По мере роста глиобластома начинает оказывать давление на определенные участки головного мозга и клиническая картина становится более расширенной. Добавляются специфические симптомы:
Сначала симптомы глиобластомы появляются периодически, больной отмечает повышенную сонливость, быструю утомляемость, понижение работоспособности. Затем признаки глиобластомы беспокоят в постоянном режиме, что означает активный рост образования.
Онкология головного мозга (глиобластома): методы диагностики
Важно выявить проблему на ранней стадии развития, тогда шансы на выздоровления повышаются в разы. Как только появляются первичные симптомы глиобластомы, стоит обратиться за помощью к специалистам для прохождения полноценного обследования. При подозрении на глиобластому врачи назначают КТ головного мозга – это современный метод лучевой диагностики. Врач сможет оценить состояние кровотока даже в самых мелких кровеносных сосудах головного мозга. Выполняется с применением контрастного вещества, которое вводится в периферическую вену.
КТ головного мозга является информативным методом диагностирования глиобластомы, потому что эта процедура:
При подозрении на опухоль головного мозга, врачи используют при обследовании пациента и другие диагностические процедуры:
Все вышеперечисленные диагностические мероприятия проводятся при выраженной клинической картине.
Лечение глиобластомы головного мозга
Если глиобластома головного мозга диагностирована на 4 стадии развития, то лечение будет нецелесообразным. Врачи назначают поддерживающую терапию, чтобы облегчить симптомы при глиобластоме и на некоторое время продлить жизнь больного. Но на остальных 3 стадиях лечение может дать отличные результаты. Чаще всего назначают:
Хирургическое вмешательство показано и на 3 стадии заболевания, но выполняется оно в качестве паллиативного лечения. Врач осуществляет шунтирование, что позволяет стабилизировать внутричерепное давление и сохранить функциональность головного мозга.
Иногда глиобластома локализуется в труднодоступных местах головного мозга и тогда врачи могут отказаться от проведения хирургического вмешательства.
Инновационный метод лечения в рамках клинического исследования.
Команда врачей НМИЦ радиологии во главе с А.Д. Каприным в составе 20 человек (нейрохирурги, анестезиологи, реаниматологи, кардиохирурги, перфузиологи сразу пяти научных медицинских институтов) провели первую в мире процедуру изолированной перфузии головного мозга пациентке с диагнозом «глиобластома». За счет особого строения и структуры тканей головного мозга опухоли данной локализации, к которым в том числе относят глиобластомы, крайне сложно поддаются лечению. Суть инновационного метода заключается в том, что во время медицинской манипуляции головной мозг кровоснабжается отдельно от тела с помощью аппарата искусственного кровообращения. На этом этапе к органу доставляются концентрированные дозы химиопрепарата, губительные для опухоли, но безопасные для самого органа. После того, как токсичность снижается, орган вновь подключается к общей системе кровообращения.
Прогнозы заболевания
Болезнь имеет крайне неблагоприятные прогнозы, хотя многое зависит от классификации глиобластомы головного мозга. Если врачами была проведена операция по удалению опухоли, то выживаемость составляет максимум 5 лет, но чаще 1-2 года. Если лечение будет полностью отсутствовать, то продолжительность жизни пациента сокращается до 3 месяцев.
Полное выздоровление возможно, если глиобластома была диагностирована на 1 и 2 стадии развития. Но это зависит от того, полностью или частично была удалена опухоль, были ли повреждены здоровые ткани головного мозга.
Глиобластома – агрессивная болезнь, которая может поражать разные части головного мозга. Но отчаиваться не стоит! Во-первых, симптомы новообразования специфичны, во-вторых, ранняя стадия отлично лечится путем операции и дальнейшей терапии. Нужно лишь вовремя обратиться для обследования в клинику – врачи воспользуются современными методами диагностики и смогут сохранить жизнь пациенту.
Филиалы и отделения, в которых лечат глиобластому головного мозга
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение нейроонкологии
Заведующий – к.м.н. ЗАЙЦЕВ Антон Михайлович
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.



