форма головы у новорожденных при тазовом предлежании
Форма головы у новорожденных при тазовом предлежании
После родов женщина ощущает себя самой счастливой и этому есть свои причины. Ведь отныне она стала мамой, а все страхи и тревоги, связанные с родами, уже остались позади. В последние годы во многих родильных домах созданы все условия, чтобы мама и новорожденный ребенок находились вместе в одной палате сразу после появления малыша на свет. В этом случае ребенок имеет возможность с первых минут жизни чувствовать тепло и ласку мамы, а счастливая мамочка не способна критически подходить к новорожденному. Она любит его таким, какой он есть.
В том случае, когда мама после родов лишена возможности длительное время видеть своего малыша, в ее сердце закрадывается тревога, в связи с чем, когда ей приносят ребенка на первое кормление, она начинает тщательно разглядывать новорожденного и находит много особенностей в его внешности, что заставляет ее волноваться еще сильнее. Один из самых часто задающих вопросов новоиспеченных мам врачам является: «Почему у моего ребенка голова вытянутая?»
Конечно, чтобы рассеять беспокойство рожениц, любой врач на этот вопрос отвечает: «Не волнуйтесь, это нормально». Однако зачастую такой ответ молодых мам не устраивает, они хотят знать больше. Чтобы у них не осталось никаких сомнений, в этой статьи мы хотим подробно ознакомить будущих и молодых мам об особенностях формы головы у новорожденных детей.
Природа предусмотрела множество механизмов, чтобы облегчить родовой процесс и обеспечить благополучное рождение детей. Подготовка родительского и детского организма к появлению малыша на свет происходит задолго до родов. Среди них особое внимание заслуживает то, что кости черепа ребенка остаются подвижными до самого появления на свет и только после рождения швы начинают твердеть. Кроме того, кости черепа у новорожденных податливы и мягки, благодаря чему голова у младенцев может легко изменить форму и беспрепятственно миновать узкие родовые пути.
Очень редко деформация формы головы у новорожденных детей является следствием родовой травмы, гидроцефалии и других опасных заболеваний. Как правило, форма и окружность головы у новорожденных детей напрямую зависит от наследственной предрасположенности. Уже спустя несколько месяцев после рождения форма головы у малышей принимают ту форму, какую они унаследовали от мамы или папы.
Чаще всего форма черепа у грудных детей округляется в возрасте 6-12 месяцев, но иногда окончательное формирование черепа происходит только в 5-7 лет. При этом интеллект ребенка развивается нормально. Поэтому в случаях, если роды прошли без осложнений, беспокоиться насчет вытянутой формы головы у малыша не стоит, это нормально для младенцев, появившихся на свет естественным путем. Круглая форма головы у новорожденных малышей чаще всего показатель рождения ребенка путем кесарева сечения.
Несмотря на то, что все новорожденные дети имеют слегка вытянутую форму головы, нельзя не отметить тот факт, что степень вытянутости и приплюснутости их черепа все-таки зависит от продолжительности протекания родов и строения материнского таза. Чаще всего ребенок имеет сильно приплюснутую и вытянутую с подбородка к затылку форму головы у женщин с узким тазом. Чем уже таз у роженицы, тем труднее ребенку двигаться по родовым путям затылочком вперед и тем больше у него шансов иметь яйцеобразную форму головы.
Более важным показателем, чем форма, является размер головы у ребенка. По этому показателю педиатры определяют развитие грудных детей и выявляют патологии. Измерить размер головы у своего малыша могут и сами родители с помощью мягкой сантиметровой ленты. Измерение надо проводить по самым выступающим частям черепа, охватывая лентой ее затылочную часть и линию бровей.
Размер головы у новорожденных малышей в первую неделю после появления на свет должно быть в пределах 32-38 см. Если размер головы у ребенка меньше или больше этой нормы, то это не должно стать поводом для беспокойства. Сравните окружность головы у младенца с обхватом его груди. Если размер головы на 2 см больше обхвата грудной клетки, то это говорит об отсутствии отклонений от нормы.
Размер головы у новорожденного во многом зависит от наследственности, исключение составляют недоношенные дети, которые имеют большую окружность головы. Если же голова у ребенка быстро растет после рождения, то это может быть первым признаком проявления гидроцефалии или других отклонений в развитии мозга. В норме окружность головы у грудных детей каждый месяц увеличивается на 2 см, а после 3-х месячного возраста прирост головы снижается и к году окружность ее составляет около 45-47 см.
— Вернуться в оглавление раздела «Акушерство.»
Деформация черепа у новорожденных, ребенка, при тазовом предлежании. Признаки, симптомы, как исправить
Аномальное изменение формы головы с последующим нарушением правильного очертания и возможным разрушением кости в медицине называют деформацией черепа. У новорожденных такое явление часто связывают с наличием серьезных наследственных патологий или полученной родовой травмой.
По этой причине деформация может быть приобретенной либо врожденной, из-за чего клиническая симптоматика имеет существенные различия. К категории самых опасных осложнений относятся нарушения в работе внутренних органов, умственная отсталость.
После рождения ребенка родители должны следить за размерами окружности головы новорожденного, чтобы своевременно выявить возможные деформации черепной коробки. Только в этом случае можно определить опасную патологию на раннем этапе, чтобы своевременно начать комплексное лечение и избежать возможных осложнений.
Деформация черепа у новорожденных должна быть своевременно определена специалистом, так как это позволяет установить точные причины развития патологии, правильно подобрать эффективное лечение и скорректировать состояние ребенка. В противном случае не исключено возникновение осложнений и сопутствующих заболеваний.
Педиатры выделяют следующие виды деформации черепа:
Форма головы новорожденного во многом зависит от родовой деятельности и способа появления ребенка на свет. Например, если акушер-гинеколог был вынужден прибегнуть к кесаревому сечению, тогда череп будет иметь брахицефалическую форму. В результате прохождения по родовым путям у новорожденного будет долихоцефалическая форма головы.
Стадии и степени
Деформация черепа у новорожденных не всегда свидетельствует о наличии патологии. Когда ребенок сможет садиться, начнет больше времени проводить в вертикальном положении, тогда ситуация изменится. Педиатры утверждают, что на 2-3 месяц жизни череп становится более симметричным, исчезают деформации.
Спровоцировать развитие различных отклонений может слишком быстрое зарастание неокостеневшего участка свода черепа. В этом случае черепная коробка приобретает жесткость раньше времени, из-за чего у ребенка может быть диагностировано внутричерепное давление.
Повлиять на деформацию формы головы может внутриутробная патология закладки и последующего развития костных тканей на стадии эмбриогенеза.
Отклонения от нормы в 98% всех случаев происходят по следующим причинам:
Даже в процессе тяжелых родов головной мозг ребенка повреждается в единичных случаях, так как он хорошо защищен от возможной компрессии. Но впоследствии родители вместе с квалифицированным педиатром должны будут приложить немало усилий, чтобы устранить имеющуюся деформацию черепа.
Отклонения от нормы должны быть выявлены на ранней стадии, пока не произошло окончательное закрытие родничка. В этом случае эффективным будет проведение краниосакральной терапии. Врач может устранить асимметрию черепа с помощью специальных мануальных техник.
Отклонение размера черепа ребенка от нормы может свидетельствовать о наличии серьезной патологии.
Педиатры выделяют следующие формы деформации костей головы:
Определить отклонения от нормы может только квалифицированный врач, так как часто в процессе развития новорожденного асимметрия черепа и имеющиеся неровности сглаживаются. Правильную форму голова ребенка приобретает только к 1 году. Окончательная окружность черепа у 98% детей формируется ближе к 7 годам.
Симптомы
Деформация черепа у новорожденных характеризуется появлением различной болезненной симптоматики и косметического дефекта. Чаще всего ребенка беспокоят приступы острой головной боли, которые практически не проходят даже при условии применения различных медикаментозных препаратов.
Но в большинстве случаев деформация черепа проходит у детей самостоятельно, не вызывая при этом нарушений в работе центральной нервной системы.
Только при условии сильной компрессии определенного участка головного мозга возникают следующие симптомы:
При отсутствии комплексного лечения тяжелая форма патологии может привести к тому, что в будущем ребенок не сможет самостоятельно обслуживать себя.
Только своевременное обращение за медицинской помощью поможет снизить риск возникновения осложнений.
Родителей должны насторожить следующие отклонения во внешнем виде черепа новорожденного:
При возникновении минимум 1 из этих симптомов родители ребенка должны обратиться за консультацией к педиатру. Для правильного определения диагноза новорожденному назначат УЗИ, МРТ.
Причины
Педиатры различают сразу несколько причин, которые могут спровоцировать возникновение деформации черепа у новорожденного. Патология может быть врожденной или приобретенной. Чаще всего деформация черепа формируется у ребенка еще в утробе матери.
Симптоматика патологии проявляется сразу после рождения. Еще во время беременности выявить возможные отклонения можно с помощью ультразвукового исследования плода.
Чаще всего кости меняют свою форму по причине стремительного развития различных заболеваний, которые негативно влияют на организм ребенка еще на этапе закладки костной ткани в течение первых 3 месяцев беременности.
Причиной могут быть инфекционные болезни, которыми ранее переболела будущая мать. Наибольшую опасность представляют патологии бактериальной и вирусной природы. Педиатры также не исключают наличие генетических нарушений, которые были вызваны различными хромосомными отклонениями.
После зачатия ребенка качество закладки костной ткани во многом зависит от наличия у будущей матери менингококка, вируса гриппа или инфекций, которые передаются половым путем. Среди наследственных причин также можно выделить длительное применение беременной женщиной медикаментозных препаратов, которые оказывают негативное влияние на развитие внутренних органов плода.
В 35% всех случаев деформации черепа у новорожденных возникают на фоне рахита. Это патологическое состояние развивается на фоне недостаточного содержания в организме витамина D, из-за чего происходит постепенное размягчение костной ткани. Негативные изменения в организме происходят в короткие сроки.

У новорожденных деформация черепа также может быть связана со сложными родами, когда у женщины были стремительные схватки или прорезывание головки заняло слишком много времени.
Патология может развиваться по причине наличия у ребенка заболеваний костной ткани. Например, остеопороз, когда происходит размягчение скелета с последующим уменьшением плотности клеток. В 5% случаев еще в утробе матери у ребенка развивается остеомаляция, остеодистрофия или остеодисплазия. Состояние может ухудшаться на фоне нарушения кровообращения с недостаточным питанием тканей.
Диагностика
Для правильного определения диагноза педиатр должен собрать подробный анамнез. Повышенное внимание уделяют факту наследственности, течению беременности. Изучается информация о перенесенных женщиной заболеваниях, травмах и воздействии на организм различных токсичных веществ.
Врач должен собрать как можно больше информации о способе родоразрешения (ребенок был рожден через родовые пути либо акушеру-гинекологу пришлось выполнить операцию кесаревого сечения). Учитывается наличие гематом в области головы новорожденного и длительность потуг.
Педиатр осматривает ребенка и аккуратно прощупывает основные костные выступы. Необходимость назначения лечения во многом зависит от состояния родничка и времени его зарастания. Для определения размера головы используется измерительная лента. Специалист обращает внимание на соотношение различных отделов черепа.
| Способ диагностики | |
| Рентгенография | Этот метод актуален в том случае, если патологию обнаружили на раннем этапе, и у врача нет сомнений по поводу диагноза. С помощью рентгенографии можно получить обзорный снимок головы ребенка и выявить имеющиеся деформации. 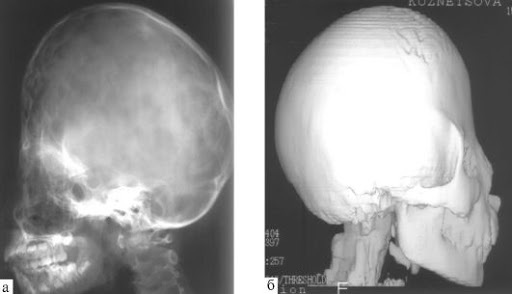 |
| Магнитно-резонансная или компьютерная томография | Этот метод диагностики актуален в тяжелых случаях, когда с помощью рентгенографии врач не может точно определить вид деформации. МРТ и КТ позволяют получить максимально достоверные результаты исследования. |
| Допплерометрия кровеносных сосудов головного мозга | Этот метод диагностики используется в том случае, если врач подозревает нарушение внутричерепного кровообращения. |
| Ультразвуковое исследование | УЗИ обладает высокой точностью при выявлении деформаций черепа у еще не рожденного ребенка на любом сроке беременности. |
В клиниках Москвы и Санкт-Петербурга процедура ультразвукового исследования стоит от 1600 до 2300 руб. За МРТ и КТ придется заплатить 840-3200 руб. Допплерометрия стоит от 500 до 13450 руб.
Когда необходимо обратиться к врачу
Первоначально заметить деформации черепной коробки новорожденного могут родители либо педиатр во время планового осмотра. В 99% всех случаев именно детский врач выписывает направление к физиотерапевту, челюстно-лицевому хирургу и неврологу.
В особых случаях может понадобиться помощь нейрохирурга. Максимально точная клиническая картина будет составлена только в том случае, если ребенка осмотрят все вышеперечисленные специалисты.
При первых подозрениях на искривление черепа новорожденного родители должны как можно раньше получить консультацию квалифицированного педиатра. Если врач не заметит никаких отклонений от нормы, тогда можно обратиться к специалистам из других клиник. Запрещено заниматься самолечением. Только своевременно начатая терапия позволяет добиться положительных результатов.
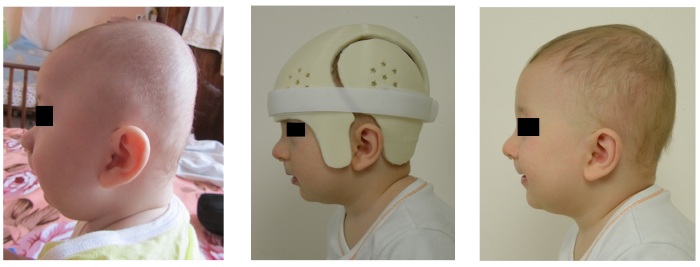
В тяжелых случаях может понадобиться оперативное лечение, целесообразность которого определяет нейрохирург. Для борьбы с деформациями черепа может использоваться специальный краниальный ортез, но это только в той ситуации, если ребенку еще не исполнилось 1.5 года.
Методы лечения
Деформация черепа у новорожденных может быть устранена только при условии своевременного обращения к педиатру. Врач должен определить причину развития патологии и направить родителей вместе с ребенком на консультацию к неврологу, травматологу и эндокринологу.
Терапия должна быть назначена на раннем этапе заболевания. Только в этом случае можно будет исправить косметические дефекты и исключить вероятность развития сопутствующих патологий.
Среди основных способов терапии можно выделить:
Только комплексное лечение позволяет снизить вероятность ухудшения работы центральной нервной системы после изменения структуры костей черепа.
Если деформация черепной коробки незначительная и не является патологией, тогда родители новорожденного могут придерживаться следующих рекомендаций:
Каждая мать должна помнить о важности грудного вскармливания. Те дети, которые питаются грудным молоком, меньше всего подвержены различным младенческим патологиям, а также обладают более крепкими костями и иммунитетом. Часто незначительные деформация черепа у новорожденных проходят самостоятельно благодаря регулярному грудному вскармливанию.
Краниальные ортезы
Деформация черепа на раннем этапе может быть устранена благодаря регулярной смене положения тела ребенка. Если у новорожденного уже возникла асимметрия, тогда специалисты рекомендуют задействовать краниальный ортез.
Это медицинское приспособление помогает черепу ребенка формироваться симметрично. Эффективность краниального ортеза в том, что он оказывает незначительное, но постоянное давление на определенную часть головы, что помогает избавиться от деформаций в конкретной зоне.
Использование этого приспособления наиболее актуально только с 4 по 6 месяц жизни ребенка. В этот период кости черепа достаточно мягкие и растут медленно, а вот размер мозга увеличивается довольно быстро. В течение 4 месяцев лечебный бандаж носится постоянно.
Снимать краниальный ортез разрешено только на некоторое время, чтобы кожа ребенка могла подышать. Примерно 1 раз в неделю нужно регулировать бандаж.
Дополнительно существуют краниальные ортезы для борьбы с деформациями черепа в более взрослом возрасте, но в этом случае лечение займет гораздо больше времени. В 95% всех случаев лечение длится от 7 до 11 месяцев. Для исправления тяжелых деформаций может понадобиться повторное изготовление краниального ортеза.
Обращение к остеопату
Многочисленные отзывы родителей подтверждают тот факт, что своевременное обращение к остеопату является гарантией быстрого и полного выздоровления новорожденного. Оптимальным является первый год жизни ребенка. Больше всего детский организм поддается коррекции с 5 по 7 месяц жизни, так как в этот промежуток времени происходит активное развитие шейных позвонков.
Остеопат помогает снять напряжение и спазм с тканей и мышц, улучшить отток лимфы, нормализовать кровоснабжение внутренних органов, а также активировать обменные процессы.
Комплексное воздействие на организм ребенка позволяет восстановить стабильную работу всего организма. Для лечения врач использует мягкие, безболезненные приемы, которые не вызывают осложнений и являются абсолютно безопасными. Вероятность развития побочных реакций исключена.
Своевременное обращение к остеопату позволяет избавиться от асимметрии черепа, благодаря чему удается избежать развития гипоксии мозга, которая развивается на фоне нарушения кровообращения.
Квалифицированный врач помогает предотвратить вероятность возникновения осложнений со стороны работы центральной нервной системы. Своевременное устранение деформаций костей черепа снижает риск задержки развития и ухудшения остроты зрения.
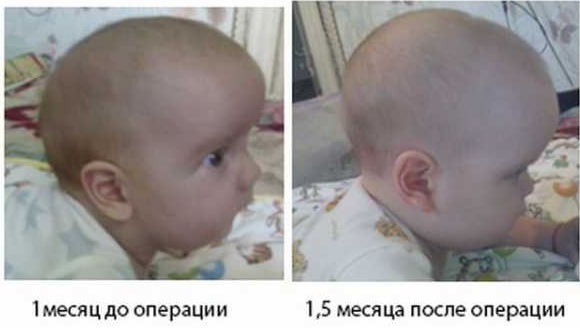
Хирургическое вмешательство
В 7% всех случаев кости черепа новорожденного срастаются преждевременно. В результате этого образуются неэластичные, твердые фрагменты, которые по мере увеличения размера мозга давят на другие кости черепа.
Это патологическое состояние называется краниосиностозом (преждевременное образование черепа и облитерация швов). Для снижения вероятности развития осложнений и ухудшения состояния ребенка специалисты используют хирургическое вмешательство, в процессе которого разъединяют преждевременно сросшиеся кости черепа.
Возможные осложнения
Развитие деформации черепа может быть крайне опасным для здоровья и жизни ребенка. В случае отсутствия медицинской помощи или неэффективности проводимой терапии может возникнуть нарушение кровообращения в головном мозге с последующим формированием дисциркуляторной энцефалопатии, микроангиопатии.
Наличие отклонений в росте различных отделов нервной системы может привести к развитию судорожного синдрома, умственной отсталости, эпилепсии.
С первых дней жизни ребенка должен регулярно осматривать педиатр. Необходимо следить за питанием новорожденного и обеспечить ему ежедневные прогулки с достаточным количеством солнечных ванн. При первом проявлении признаков отклонения от нормального развития нужно обратиться за квалифицированной медицинской помощью.
Наличие деформаций черепа требует проведения срочных диагностических процедур с последующим определением диагноза. Только своевременно начатое комплексное лечение позволяет сохранить ребенку здоровье. Длительное отсутствие медицинской помощи чревато инвалидностью.
Видео о деформациях черепа
Малышева о деформации черепа у ребенка:
Тазовые предлежания плода
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Причины формирования тазовых предлежаний
Причины формирования тазовых предлежаний плода разнообразны, многочисленны и до конца ещё не изучены. К ним относятся следующие из перечисленных:
С другой стороны совершенно не обязательно, что при подтвержденном наличии перечисленых факторов обязательно сформируется тазовое предлежание плода. В целом ряде случаев бывает достаточно сложно установить очевидную причину тазового предлежания плода.
Различают ягодичные и ножные предлежания. Ягодичные предлежания в свою очередь делятся на чисто ягодичное (неполное) предлежание, когда во вход в малый таз обращены ягодицы плода, а его ноги вытянуты вдоль туловища, и смешанное ягодичное предлежание, при котором во вход в малый таз обращены ягодицы плода вместе с ногами, согнутыми в тазобедренных и коленных суставах.
Если при небольших размерах плода в чисто ягодичном предлежании, нормальных размерах таза роженицы, роды через естественные родовые пути возможны без осложнений, то при смешанном и ножном предлежании прогноз для здоровья и жизни новорожденного значительно ухудшается. Ножное предлежание плода является наиболее неблагоприятным вследствие частого возникновения в родах таких осложнений, как асфиксия плода, выпадение петель пуповины и тяжелая травма плода.
Диагностика тазовых предлежаний
Диагностика тазовых предлежаний, прежде всего, основывается на данных наружного акушерского и влагалищного исследования. Для уточнения диагноза используют ультразвуковое исследование. С помощью эхографии возможно определение не только самого тазового предлежания, но и в целом ряде случаев и его вида. Неоценимую помощь в диагностике тазовых предлежаний плода оказывает и трехмерная эхография.
Важно определить положение головки плода и степень её разгибания. Чрезмерное разгибание головки плода, которое не выявлено во время беременности, может привести к таким серьезным осложнениям в родах, как травма мозжечка, шейного отдела спинного мозга и другим повреждениям.
О состоянии плода позволяют судить и результаты функциональной оценки с помощью допплерографии и КТГ. Течение беременности при тазовых предлежаниях чаще, чем при головном, сопровождается различными осложнениями. Наиболее типичными среди них являются: угроза и преждевременное прерывание беременности, гестоз и фетоплацентарная недостаточность. Эти осложнения нередко сопровождаются гипоксией и задержкой развития плода, аномальным количеством околоплодных вод, обвитием пуповины.
Частота врожденных аномалий развития при тазовых предлежаниях почти в 3 раза выше, чем при головном. Среди них встречаются пороки развития центральной нервной системы, сердечно-сосудистой системы, желудочно-кишечного тракта, опорно-двигательного аппарата.
По данным допплерографии отмечается более частое и более выраженное нарушение маточно-плацентарного кровотока. Более чем в половине наблюдений выявляются признаки хронической фетоплацентарной недостаточности.
У пациенток, отнесенных к группе высокого риска по формированию тазовых предлежаний плода, следует проводить профилактику гестоза, преждевременных родов, перенашивания беременности и фетоплацентарной недостаточности.
Беременной необходим щадящий режим, полноценный ночной сон, дневной отдых. Особое внимание уделяют сбалансированному рациональному питанию для предупреждения развития крупного плода.
Беременную с тазовым предлежанием плода необходимо госпитализировать в акушерский стационар не позже, чем в 38 недель для полного обследования, определения срока родов, выбора оптимального метода родоразрешения и подготовки к родам.
В рамках обследования беременных в стационаре проводят следующие мероприятия: изучают анамнез пациентки и перенесенные заболевания, выясняют количество и характер течения предыдущих беременностей и родов; оценивают общее состояние беременной, её психосоматический статус, акушерские осложнения; уточняют срок беременности; определяют разновидность тазового предлежания плода, оценивают степень «зрелости» шейки матки и готовность организма к родам; определяют размеры и форму таза.
Кроме того, с помощью ультразвукового исследования определяют состояние плода, производят расчет предполагаемой массы плода, принимая при этом во внимание, что при массе более 3500 г плод при тазовом предлежании считают крупным. Эхография позволяет также выявить аномалии развития плода, оценить количество околоплодных вод, выявить опухолевидные образования матки и придатков матки. Важное место в диагностике занимает плацентография (расположение плаценты, структура плаценты, соответствие степени зрелости плаценты сроку беременности, толщина плаценты). С помощью допплерографии уточняют не только характер маточно-плацентарного, плодово-плацентарного и плодового кровотока. Эта методика в сочетании с цветовым допплеровским картированием позволяет выявить патологию пуповины и заподозрить обвитие пуповины вокруг различных частей тела плода.
Важно установить тип тазового предлежания плода, а также степень разгибания головы плода. Целесообразно также определить пол плода, так как плоды мужского пола значительно хуже переносят стресс родов. Более точная информация может быть получена при использовании трехмерной эхографии.
Выбор способа родоразрешения
Выбор способа родоразрешения требует весьма осторожного и индивидуального подхода. Так, в частности, расширение показаний к кесареву сечению при тазовых предлежаниях еще не является гарантией благоприятного исхода родов. Во время операции плод может получить родовую травму. В значительной степени риск травмы плода при кесаревом сечении увеличивается при недоношенном или крупном плоде, разогнутом положении его головы, при несвоевременном излитии околоплодных вод, при недостаточном операционном доступе. Оптимальная частота кесарева сечения составляет 60%-70%.
Следует подчеркнуть, что в подавляющем большинстве случаев сами по себе тазовые предлежания не являются показаниями к кесареву сечению. Однако достаточно часто имеет место сочетание с различными осложняющими факторами. Принимая во внимание, что роды в тазовом предлежании относятся к разряду патологических, в этих ситуациях существенно осложняется их течение и исход, что и заставляет решать вопрос в пользу кесарева сечения.
Кесарево сечение в плановом порядке при тазовых предлежаниях даже без сопутствующих осложнений показано при: ножном предлежании плода; заднем виде тазового предлежания; разгибательном положении головы плода.
Опасность ножного предлежания заключается в том, что после излития околоплодных вод ножки, а затем ягодицы и туловище плода начинают быстро продвигаться вперед по родовому каналу при недостаточно еще сглаженной и раскрытой шейке матки. При этом голова плода, как более плотная и крупная часть, не в состоянии пройти через недостаточно раскрытый или спазмированный шеечный зев, что приводит к асфиксии и травме плода или к его гибели.
Во время родов исходное разгибательное положение головы ещё больше усугубляется, нарушается биомеханизм родов, что приводит к значительной травме плода.
При заднем виде тазового предлежания также нарушается биомеханизм родов, существенно замедляется их течения, что приводит к асфиксии и травме плода.
Следует заблаговременно определить группу беременных с тазовыми предлежаниями плода, у которых имеются показания для выполнения кесарева сечения в плановом порядке. К этим показаниям относят: анатомически узкий таз и аномальные формы таза; разгибательное положение головы плода; ножное предлежание плода; задний вид тазового предлежания плода; смешанное ягодичное предлежание у первородящих; масса плода более 3500 или менее 2000г.; предлежание плаценты и низкое её расположение; предлежание пуповины; рубец на матке; рубцовые изменения шейки матки, влагалища и промежности; устранение мочеполовых и кишечно-половых свищей в анамнезе; выраженное варикозное расширение вен в области влагалища и вульвы; тяжелый гестоз; гемолитическая болезнь плода; задержка развития плода; выраженная фетоплацентарная недостаточность; тяжелые сопутствующие заболевания; миома матки больших размеров; аномалии развития матки; отсутствие биологической готовности организма к родам при доношенной беременности; отсутствие эффекта от подготовки шейки матки к родам; перенашивание беременности в сочетании с незрелой шейкой матки; возраст первородящей старше 30 лет; отягощенный акушерский анамнез (бесплодие, привычное невынашивание, рождение больного травмированного ребенка, преждевременные роды с гибелью новорожденных, мертворождение); наступление данной беременности после применения методов вспомогательной репродукции.
Особого внимания заслуживает предлежание мошонки плода. Прикосновение при влагалищном исследовании, механическое раздражение, возникающее при продвижении плода, рождение мошонки при высоко расположенных ягодицах и ножках, термическое и болевое раздражение вызывает преждевременное дыхание и аспирацию околоплодными водами, которые часто содержат меконий. Отмечено, что у мальчиков, рожденных в тазовом предлежании через естественные родовые пути, в последствии часто имеет место бесплодие из-за травмы яичек в родах. К сожалению, при тазовых предлежаниях не всегда удается до родов достоверно определить пол плода с помощью эхографии. Тем не менее, если выявлен плод мужского пола и имеются другие отягощающие обстоятельства при тазовых предлежаниях, то целесообразно решить вопрос о родоразрешении путем кесарева сечения в плановом порядке. В случае ведения родов через естественные родовые пути следует избегать затяжного течения II периода родов. Необходимо по возможности быстро и бережно извлечь плод с последующим оказанием соответствующей помощи новорожденному.
К благоприятной акушерской ситуации, при которой роды можно вести через естественные родовые пути, относят: удовлетворительное состояние беременной и плода; полную соразмерность таза матери и плода; достаточную биологическую готовность организма к родам; наличие чисто ягодичного или смешанного ягодичного предлежания; согнутую головку плода.
Если решен вопрос о ведении родов через естественные родовые пути, то беременной следует провести комплекс дородовой подготовки, включающий спазмолитики, седативные и общеукрепляющие препараты, витамины. Назначение этих препаратов необходимо для улучшения функции фетоплацентарного комплекса, профилактики аномалий родовой деятельности и послеродовых кровотечений.
Роды при тазовых предлежаниях плода определенным образом отличаются от таковых при головном предлежании и относятся к разряду патологических. В этой связи такие роды следует вести как категорию высокого риска по развитию перинатальной патологии, применяя профилактические мероприятия по предупреждению возможных осложнений.
Одной из важных задач в первом периоде родов при тазовых предлежаниях является сохранение целости плодного пузыря до полного или почти полного открытия шейки матки. С этой целью роженица должна соблюдать постельный режим, располагаясь на боку, соответствующем позиции плода (на стороне спинки плода).
Роды ведут под постоянным мониторным контролем за состояние плода и сократительной деятельностью матки с помощью кардиотокографии (КТГ). При открытии шейки матки на 4 см для профилактики аномалий родовой деятельности начинают внутривенное капельное введение спазмолитиков (но-шпа 4-6 мл в 400 мл 5% раствора глюкозы). Каждые 2-3 часа проводят профилактику гипоксии плода путем внутривенного введения препаратов, улучшающих микроциркуляцию и маточно-плацентарный кровоток.
В родах при тазовых предлежаниях с целью предотвращения родового стресса для роженицы и плода и для профилактики аномалий сократительной деятельности матки обязательным является обезболивание, которое начинают в активную фазу родов при открытии шейки матки на 3-4 см. С этой целью рекомендуется использование эпидуральной анестезии, которая обладает не только выраженным анальгетическим эффектом, но и способствует регуляции родовой деятельности, релаксации мышц тазового дна и защите плода от травмы. Ведение родов при использовании эпидуральной анестезии требует тщательного контроля за сократительной активностью матки.
В родах при тазовых предлежаниях плода частота осложнений превышает таковую при головном предлежании. Раскрытие шейки матки происходит более медленно даже при целом плодном пузыре. Ягодицы долго стоят над входом в таз. Не образуется пояс прилегания, разделяющий воды на передние и задние. Эти обстоятельства могут приводить к развитию наиболее типичных осложнений для первого периода родов при тазовых предлежаниях плода. К этим осложнениям относятся: несвоевременное излитие околоплодных вод; выпадение петли пуповины и мелких частей плода; аномалии родовой деятельности; затяжное течение родов; острая гипоксия плода; преждевременная отслойка нормально расположенной плаценты; хориоамнионит.
При несвоевременном излитии околоплодных вод, которое возникает в 40%-60% наблюдений, из-за отсутствия разграничения их на передние и задние воды изливаются полностью, что в свою очередь является предпосылкой для выпадения петли пуповины или мелких частей плода, создает условия для инфицирования плода и развития хориоамнионита в родах.
После того, как излились околоплодные воды, необходимо выяснить акушерскую ситуацию, выполнив влагалищное исследование, и исключить или подтвердить выпадение петель пуповины и мелких частей плода. В последнем случае следует пересмотреть тактику ведения родов в пользу кесарева сечения.
При полной готовности шейки матки к родам, дородовом излитии околоплодных вод, вполне удовлетворительном состоянии плода можно выждать 2-3 часа, пока самостоятельно разовьется родовая деятельность. В противном случае следует приступить к родовозбуждению. Если шейка матки после излития околоплодных вод незрелая или недостаточно зрелая, то к родовозбуждению приступать нельзя. В этом случае решают вопрос о кесаревом сечении.
Если на момент излития околоплодных вод шейка матки была зрелая, а родовая деятельность самостоятельно не началась в течение 2 часов, то приступают к родовозбуждению. При отсутствии эффекта от родовозбуждения в течение 2-3 часов или при ухудшении состояния плода следует решить вопрос о родоразрешении путем кесарева сечения.
Аномалии родовой деятельности, возникающие в 25-30% наблюдений, могут быть обусловлены незрелостью шейки матки, несвоевременным излитием околоплодных вод, пороками развития матки, исходным нарушением тонуса матки, миомой матки, нерациональным ведением родов, образованием клинически узкого таза. При слабости родовой деятельности проводят родостимуляцию путем внутривенного капельного введения препаратов, повышающих сократительную активность матки. Родостимуляцию проводят при открытии шейки матки более чем на 5 см. При меньшем открытии и развитии слабости сократительной деятельности матки роды в интересах плода необходимо закончить путем кесарева сечения. Если не наблюдается эффекта от родостимуляции в течение 2-3 часов или состояние плода ухудшается, то дальнейшая родостимуляция нецелесообразна, и также необходимо решить вопрос о родоразрешении в пользу кесарева сечения.
Особую опасность для плода при тазовых предлежаниях представляет дискоординация родовой деятельности. Дальнейшее консервативное ведение родов в данной ситуации следует считать неприемлемым вследствие нарастания тяжести гипоксии, увеличения продолжительности родов и безводного промежутка.
Таким образом, показаниями для выполнения кесарева сечения в экстренном порядке во время родов при тазовых предлежаниях плода являются: предлежание или выпадение петель пуповины и мелких частей плода; незрелая шейка матки при дородовом излитии околоплодных вод; развитие слабости родовой деятельности при открытии шейки матки менее чем на 5 см; отсутствие эффекта от родовозбуждения или родостимуляции в течение 2-3 часов; дискоординация родовой деятельности; острая гипоксия плода; преждевременная отслойка нормально расположенной плаценты.
Во втором периоде родов при полном открытии шейки матки тазовый конец плода должен находиться на тазовом дне. С этого момента начинаются потуги.
Пока плод не родится до пупка, роды ведут выжидательно, так как форсирование родов и потягивание за тазовый конец приводит к нарушению членорасположения плода, запрокидыванию ручек и разгибанию головы плода.
Роженица лежит на спине с согнутыми в тазобедренных и коленных суставах ногами, которые упираются в подставки. Такое положение позволяет поддерживать хорошую потужную деятельность, что является важным условием ведения периода изгнания при тазовых предлежаниях плода. Для усиления потуг и уменьшения угла наклона таза рекомендуется прижимать руками бедра к животу. Это особенно важно в конце периода изгнания, так как уменьшенный угол наклона таза способствует более легкому прохождению головки.
Во II периоде родов важным является контроль за состоянием плода. Сердцебиения выслушивают через каждую потугу. Физиологическим при тазовых предлежаниях является выделение мекония, который выдавливается из кишечничка в процессе продвижения плода по родовому каналу.
При прорезывании тазового конца выполняют рассечение промежности, что уменьшает препятствие со стороны вульварного кольца для рождающегося плода, снижает риск травмы плода и развития асфиксии, способствует ускорению второго периода родов, предупреждает разрыв промежности, облегчает выполнение ручных пособий.
С момента рождения плода до пупка начинается наиболее ответственный этап II периода родов. После рождения тазового конца родовые пути остаются плохо растянутыми для прохождения последующей головки. Когда голова плода вставляется во вход в малый таз и начинает проходить по родовому каналу, происходит прижатие петель пуповины к стенкам таза. Опасность увеличивается в момент рождения последующей головки. Время прижатия пуповины не должно превышать 3-5 минут. При задержке рождения головки, если этот период будет длиться дольше, то может произойти травма плода и развиться асфиксия. Прижатие пуповины более чем на 10 минут грозит гибелью плода. Другая опасность при задержке рождения головы заключается в возможности отслойки плаценты из-за уменьшения объема матки после рождения туловища плода. В этой связи используют соответствующие приемы и пособия, позволяющие бережно извлечь ребенка и благополучно закончить роды.
Течение и ведение последового и послеродового периодов практически не отличается от такового при головных предлежаниях. Важной является профилактика послеродовых кровотечений путем внутривенного введения препаратов, повышающих тонус матки. Следует внимательно с помощью зеркал осмотреть родовые пути для выявления возможной их травмы с последующим восстановлением их целостности.
Ведение новорожденных
Травмы родовых путей у женщин при родах в тазовом предлежании возникают значительно чаще, чем при головном предлежании плода. Наиболее типичными среди них являются разрывы шейки матки, вульвы, влагалища и промежности, а также повреждения таза.
Более высокая частота материнской заболеваемости после родов при тазовых предлежаниях обусловлена более частым несвоевременным излитием околоплодных вод, развитием аномалий родовой деятельности, затяжным течением родов и безводного промежутка, с инфицированием во время беременности и в родах, с более обширной травмой родовых путей, с травматичными оперативными вмешательствами, с повышенной кровопотерей.
Профилактика неблагоприятных исходов родов при тазовых предлежаниях плода
УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.