фиксированный спинной мозг код по мкб 10
Другие болезни спинного мозга (G95)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Сирингомиелия. Клинические рекомендации.
Сирингомиелия
Оглавление
Ключевые слова
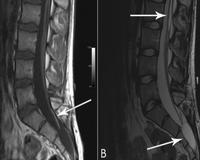
Полости (кисты) в спинном мозге
Опущение (эктопия) миндалин мозжечка
Малая («тесная») задняя черепная яма
Большое затылочное отверстие
Декомпрессивная субокципитальная краниотомия
Список сокращений
БЗО – большое затылочное отверстие
ЗЧЯ – задняя черепная ямка
КВП – краниовертебральный переход
МК – мальформация Киари
МК1 – мальформация Киари 1 типа
МК2 – мальформация Киари 2 типа
МРТ – магнитно-резонансная томография
РКИ – рандомизированные контролируемые исследования
СМЖ – спинномозговая жидкость
ТКДГ – транскраниальная допплерография
Термины и определения
Гидромиелия – интрамедуллярная полость малого диаметра с локализацией в области границ центрального канала спинного мозга.
Мальформация Киари 1 – хроническое заболевание, характеризующееся опущением миндалин мозжечка ниже большого затылочного отверстия с их протрузией в спинномозговой канал на 5 мм и более.
Неопластические кисты спинного мозга – результат кистозной дегенерации при интрамедулярных опухолях, таких как астроцитомы, эпендимомы и других. Кистозный процесс при опухолях начинает развиваться в центральных ее областях и затем распространяется рострально и/или каудально.
Первичные паренхимальные полости спинного мозга (миеломаляция, некротические кисты) – финальная стадия процесса поражения ткани спинного мозга травматического, инфекционного, постишемического или постгеморрагического характера и не имеют прогрессирующего характера как клинического, так и нейровизуального.
Симптомы большого затылочного отверстия – клинические проявления патологии ствола мозга, мозжечка, ликвородинамических расстройств, обусловленные хронической эктопией миндалин мозжечка при мальформации Киари.
Сирингомиелия – полостеобразование в спинном мозге, выходящее за пределы центрального канала, с клиническими признаками миелопатии.
Сирингобульбия – полостеобразование в области ствола головного мозга.
1. Краткая информация
1.1 Определение
Сирингомиелия – хроническое полиэтиологичное заболевание, характеризующееся прогрессирующим развитием в спинном мозге продольных полостей, которые заполнены ликвором или близкой ему по составу жидкостью.
1.2 Этиология и патогенез
Сирингомиелия – это вторичный процесс, в основе которого лежит нарушение ликвородинамики вследствие блока субарахноидального пространства на уровне большого затылочного отверстия (БЗО) или спинномозгового канала 1. Среди краниальных факторов развития сирингомиелии наиболее распространенными являются врожденные поражения кранио-цервикального региона (мальформация Киари (МК) 1 и 2 типа, базилярная импрессия, аномалия Денди-Уокера, малая задняя черепная ямка (ЗЧЯ)), реже выявляются арахнопатии, опухоли ЗЧЯ и супратенториальные опухоли; спинальные этиологические факторы сирингомиелии обусловлены: мальформациями (диастематомиелия, «жесткая концевая нить», spina bifida), опухолями, арахнопатиями, дегенеративными заболеваниями позвоночника, рассеянным склерозом [3,6,9,10].
Среди всех причин образования сирингомиелии лидирующее место занимает мальфомация Киари 1 типа (МК1) – синдром дислокации миндалин мозжечка ниже уровня большого затылочного отверстия вследствие врожденной гипоплазии затылочной кости при нормальном объеме и строении невральных структур ЗЧЯ [2,9,11]. Среди первично спинальных форм патологии наиболее часто наблюдается посттравматическая сирингомиелия, которая может развиться через месяцы и годы после перенесенной спинальной травмы, связана со спаечным процессом в субарахноидальном пространстве и интрамедуллярным посттравматическим некрозом [12,13]. В случаях развития сирингомиелии вне сочетания с МК1 и отсутствием других возможных ее причин, она обозначается как «идиопатическая». Среди возможных факторов ее развития – врожденная «малая» задняя черепная ямка без эктопии миндалин мозжечка (так называемая «МК типа 0»), а также наличие спаечных процессов на уровне большого затылочного отверстия [14,15].
Патогенез спинального полостеобразования связывают с проникновением спинномозговой жидкости (СМЖ) в спинной мозг в результате градиента давления или за счет интрамедуллярного накопления внеклеточной жидкости вследствие препятствий ее оттока в субарахноидальное пространство [1,12,16]. Установлена стадийность в формировании сирингомиелитической полости с первоначальным образованием продольного интрамедуллярного отека спинного мозга («пре-сирингс синдром»), который четко выявляется при МРТ и является обратимым в случае своевременной хирургической декомпрессии субарахноидального пространства [17]. Развитие «пост-сирингс синдрома» связано с формированием спонтанного дренажа между полостью и субарахноидальным пространством и сопровождается МРТ признаками отсутствия полости (полным или частичным) и атрофией спинного мозга [18].
1.3 Эпидемиология
Распространенность сирингомиелии в среднем колеблется от 2 до 13 на 100 000 населения и зависит от этногеографических факторов, достигая в отдельных регионах показателя 50 и более на 100 000 населения [6,12]. Причины сирингомиелии: МК1 – 80%, МК2 – 2-14%, травмы – 4-24%, опухоли – 0,4-12%, воспаления – 2-5%. Первичная спинальная сирингомиелия в целом составляет 17% от всех случаев сирингомиелии, а идиопатическая сирингомиелия – 13-28%. МК1 встречается в популяции с частотой 0,77%, при этом в 14% заболевание остается асимптомным [19]. Посттравматическая сирингомиелия выявляется в 1% случаев посттравматического спинального парапареза и в 8% случаев тетраплегии [13]. Образование симптоматических сирингомиелических полостей возможно в 16% случаев оптикомиелита Девика, у 4,5% больных с рассеянным склерозом, в 47% случаев интрамедуллярных и в 1,8% случаев экстрамедуллярных опухолей [10].
1.4 Кодирование по МКБ-10
G95.0 – Сирингомиелия и сирингобульбия.
Q06.4 – Гидромиелия.
1.5 Классификация
В наиболее полном виде классификация полостей при сирингомиелии представлена в классификации Milhorat T. (2000) [20]:
Дилатация центрального канала
сообщающаяся гидроцефалия (последствия менингита, геморрагии)
мальформации ствола мозга (МК2, энцефалоцеле)
Диагностика и лечение синдрома фиксированного спинного мозга у детей
Общая информация
Краткое описание
АССОЦИАЦИЯ НЕЙРОХИРУРГОВ РОССИИ
Диагностика и лечение синдрома фиксированного спинного мозга у детей (Санкт-Петербург, 2015)
Клинические рекомендации утверждены решением ХХХХ пленума Правления Ассоциации нейрохирургов России, г. Санкт-Петербург, 16.04.2015г
Диагностика
Стандарты и рекомендации по первичной диагностике и лечению СФСМ
Кадровое и материально-техническое оснащение
• Интенсивность операций по лечению пороков развития спинного мозга в стационаре: не менее 50 в год (стандарт).
Диагностика СФСМ основывается на сопоставлении клинических и нейровизуализационных признаков. К клиническим признакам относят местные изменения (грыжевые выпячивания, кожные втяжения, гипертрихоз, подкожные образования, пигментные пятна пояснично-крестцовой области), слабость нижних конечностей, снижение или отсутствие глубоких рефлексов, нарушение болевой и температурной чувствительности, скелетно-мышечные деформации (кифосколиоз, гиперлордоз, гипотрофия мышц, укорочение нижних конечностей, асимметрия и деформация стоп), трофические изменения нижних конечностей.
Лечение
Хирургическое лечение СФСМ предусматривает устранение фиксации (иссечение фиксирующих компонентов) спинного мозга. Безопасность манипуляций достигается за счет применения интраоперационного нейрофизиологического мониторинга, включающего электростимуляционное картирование(стандарт), регистрацию ССВП и МВП (рекомендация).
Неполное устранение фиксации возможно в случаях, когда фиксирующие компоненты интимно связаны с нервной тканью, и очевидно, что устранение фиксации приведет к стойкому неврологическому дефициту и снижению качества жизни. Речь идет о грубом вовлечении спинного мозга в опухолевый (липома) или рубцово-спаечный процесс, а также о фиксации спинного мозга регенеративными (электровозбудимыми) структурами.
Особенности первичного хирургического вмешательства
14. Биологический материал (жидкости, ткани), полученный при операции направляется на клинические, биохимические и гистологические исследования (стандарт), иммуногистохимический анализ (рекомендация), исследование потенциала роста – Ki67 (рекомендация).
Ранние послеоперационные осложнения – ликворея, краевой некроз кожного лоскута с расхождением операционной раны, смещение костного лоскута, как правило, требуют ревизии операционной раны (рекомендация).
Факторы влияющие на исходы хирургического лечения СФСМ
• Наличие активного воспалительного процесса.
Коррекция гидроцефалии и аномалии Арнольда-Киари
СФСМ при ряде случаев сочетается с гидроцефалией и аномалией Арнольда-Киари, а гидроцефально-гипертензионный синдром является доминирующим в клинической картине. Своевременная коррекция гидроцефалии обеспечивает благоприятные результаты лечения этих детей.
— наружный вентрикулярный дренаж.
• Болевой синдром, тетрапарез, нарушения чувствительности, депрессия АСВП (опция);
— костно-дуральная краниовертебральная декомпрессия, менингоэнцефалолиз с восстановлением циркуляции ЦСЖ за счет субпиальной резекции ткани мозжечка или рассечения нижнего червя (рекомендация).
• Стойкая раневая ликворея – наружный дренаж (опция).
• Хирург с опытом проведения эндоскопических вмешательств не менее 30 в год (стандарт), хирург с опытом проведения ликворошунтирующих операций не менее 30 в год (стандарт)
Контрольное МРТ исследование в трех проекциях и в режимах (T1, T2, Flair, Myelo) проводят через 3 месяца после операции (стандарт). При отсутствии признаков повторной фиксации спинного мозга МРТ следует проводить ежегодно до 3х-летнего периода, затем каждые 2-3 года (стандарт).
Стандарты и рекомендации по диагностике и лечению рецидива СФСМ
Диагностика рецидива СФСМ
• УЗИ почек и мочевого пузыря (рекомендация)
Целью повторной операции является стабилизация состояния и улучшение качества жизни больного. Выбор лечебной тактики основывается на детальном анализе данных клинического и инструментального обследования, с учетом особенностей первичного вмешательства, сопоставления динамики клинических проявлений и антропометрических данных (динамика роста). При стабильном состоянии ребенка, отсутствии клинических признаков прогрессирования заболевания, несмотря на нейровизуализационные данные повторной фиксации, при отсутствии дополнительных показаний целесообразно придерживаться выжидательной тактики с повторным комплексным обследованием через 6 месяцев (рекомендация).
• Инфекционно-воспалительный процесс в зоне первичного вмешательства
• Создание достаточных резервных спинальных пространств для профилактики повторной фиксации.
• Интенсивность операций по поводу пороков развития спинного мозга в подразделении не менее 50 в год (стандарт).
Наиболее частым осложнением повторных операций является формирование псевдоменингоцеле. При исключении дисфункции шунта, производится ревизия раны, пластика дефекта твердой мозговой оболочки (стандарт), при необходимости выполняется кистоперитонеостомия (опция).
Синдром фиксированного спинного мозга
Синдром фиксированного спинного мозга — это комплекс патологической симптоматики, вызванной натяжением спинного мозга вследствие фиксации его каудального отела. Состояние возникает в результате врожденных пороков развития, либо на протяжении жизни вследствие травм, новообразований. Синдром проявляется нарушениями чувствительности и двигательной функции нижних конечностей, дисфункцией органов таза, кожными симптомами в области поясницы. Для диагностики болезни назначается спинальное МР-сканирование, нейросонография с эхоспондилографией, ЭНМГ. Лечение оперативное: иссечение фиксирующих образований, шунтирование, краниовертебральная костнодуральная декомпрессия.
МКБ-10
Общие сведения
Впервые синдром фиксированного спинного мозга (СФСМ) предположил Фанкс в 1910 г., однако этот термин стал широко использоваться только с 1976 г. после публикации клинических наблюдений невролога Хоффмана, который описал типичные симптомы у 31 пациента. Частота встречаемости синдрома составляет в среднем 0,8-1,4 случай на 1000 живорожденных детей, по другим данным, распространенность патологии в популяции составляет 0,1%. У детей женского пола фиксация спинного мозга диагностируется чаще.
Причины
СФСМ бывает врожденным и приобретенным. В первом случае он обусловлен аномалиями спинномозгового канала, к которым относят spina bifida, пояснично-крестцовые миеломенингоцеле, терминальные липомы медуллярного конуса, мальформации. У детей и взрослых может развиваться приобретенный синдром фиксации, который провоцируют следующие причины:
Среди факторов риска врожденного синдрома фиксированного спинного мозга выделяют дефицит фолиевой кислоты во время первого триместра беременности, что чревато серьезными дефектами формирования нервной трубки. Другие предрасполагающие факторы синдрома включают воздействие тератогенных факторов на эмбрион, наследственную предрасположенность, отягощенный акушерский анамнез.
Патогенез
В норме при сгибании туловища позвоночный канал удлиняется на 7%, при этом не происходит поражение спинальных тканей за счет его растяжения. Физиологически за функцию амортизации отвечает конечная нить, которая состоит из эластиновых, коллагеновых, ретикулярных волокон. Патофизиологической основой синдрома является тракция каудальной части спинного мозга, ее стойкая фиксация на уровне пояснично-крестцовых позвонков.
В случае СФСМ при растяжении спинного мозга ухудшается кровоток в его дистальных отделах, угнетается электрическая активность клеток. На биохимическом уровне аномалия проявляется снижением интенсивности окислительного фосфорилирования в митохондриях нейронов. Исследования демонстрируют функциональный характер возникших дисциркуляторно-метаболических нарушений, о чем свидетельствует сохранность спинномозговых проводящих путей.
Симптомы
Манифестация синдрома происходит в возрасте от 1 года до 4 лет, когда дети учатся ходить, у них происходит заметный скачок роста. Второй пик выявления заболевания приходится на период активного удлинения тела у детей подросткового периода: в 11-15 лет у девочек, в 13-18 лет — у мальчиков. Диагностика фиксированного спинного мозга осложняется из-за распространенности скрытого или малосимптомного течения.
Основную группу симптомов составляют неврологические нарушения, вызванные поражением дистальных спинномозговых отделов. У детей ощущается слабость в ногах, беспокоят неуверенная походка, неуклюжесть движений. Зачастую присоединяются нарушения температурной, тактильной, болевой чувствительности нижних конечностей. Со временем становится заметной гипотрофия мышц, непропорциональность строения тела.
Вторым по частоте встречаемости является кожный синдром, представленный видимыми изменениями в зоне поясницы (подкожная липома, усиленная пигментация, локальный гипертрихоз). Реже определяются гемангиома, дермальный синус. Постепенно у детей появляются и нарастают ортопедические нарушения: деформация стоп, укорочение конечностей, искривление позвоночника (сколиоз, кифоз). Нередко присоединяется дисфункция тазовых органов.
Осложнения
При отсутствии лечения неврологический дефицит у детей прогрессирует, возникают параличи в нижних конечностях, утрачиваются моторные навыки. Тазовые расстройства усугубляются, что проявляется недержанием кала и мочи, императивными позывами к мочеиспусканию, у девушек возможно чувство инородного тела во влагалище. До 37% пациентов сталкиваются с сильными постоянными или приступообразными болями в ногах и пояснице.
Опасным последствием болезни является гидроцефально-гипертензионный синдром, который обусловлен критическими нарушениями циркуляции цереброспинальной жидкости. У детей СФСМ обычно дополняется аномалией Арнольда-Киари. Патология проявляется мозжечковыми расстройствами (нистагм, атаксия, дизартрия), множественными поражениями черепных нервов (бульбарный, псевдобульбарный синдромы), нарушениями функций мозгового ствола.
После нейрохирургической коррекции в 5-50% случаев возможны рецидивы СФСМ, которые сложнее поддаются лечению. При неполном устранении фиксированного спинномозгового участка частота рецидивов достигает 80%. К ранним послеоперационным осложнениям относятся ликворея, краевой некроз кожного лоскута, смещение костных структур. Они требуют ревизии операционной раны.
Диагностика
Прием детского невролога начинается со сбора жалоб и анамнеза заболевания, детального клинического осмотра, проверки мышечной силы, поверхностной и глубокой чувствительности. При синдроме фиксированного спинного мозга симптомы у детей неспецифичны, поэтому для верификации диагноза применяются следующие диагностические методы:
Лечение синдрома фиксированного спинного мозга
Основной метод лечения СФСМ — устранение фиксирующих компонентов, позволяющее высвободить спинной мозг, устранить его патологическое натяжение. Для повышения точности нейрохирургических операций используются системы интраоперационного нейрофизиологического мониторинга, в том числе регистрация ССВП, электростимуляционное картирование. Все хирургические методы объединяются в 2 группы:
При выраженном гидроцефально-гипертензионном синдроме (отек дисков зрительных нервов, нарушения сознания, индекс Эванса более 0,3) коррекция гидроцефалии производится до устранения фиксации спинного мозга. Проводятся ликворошунтирующие операции, эндоскопическая вентрикулоцистернотомия, вентрикулярный дренаж. При аномалии Арнольда-Киари детям показана костнодуральная краниовертебральная декомпрессия, пластика твердой мозговой оболочки.
Прогноз и профилактика
Вероятность излечения определяется степенью фиксации, причиной развития патологических изменений, наличием сопутствующих врожденных пороков или органических болезней ЦНС у ребенка. При радикальном нейрохирургическом устранении фиксирующих элементов прогноз благоприятный, удается достичь полной ликвидации неврологического дефицита. Менее оптимистичный прогноз для детей с осложненным течением заболевания, рецидивами после хирургического лечения.
Первичные превентивные меры: исключение тератогенных влияний на плод, всесторонняя акушерско-гинекологическая помощь беременным, предупреждение бытового и производственного травматизма. Вторичная профилактика заключается в диспансерном наблюдении пациентов у детского невролога с выполнением контрольных МРТ ежегодно в течение 3-х лет, а затем каждые 2-3 года.
Болезнь спинного мозга неуточненная. Миелопатия
Общая информация
Краткое описание
Протокол «Болезнь спинного мозга неуточненная. Миелопатия»
Код по МКБ-10: G95.9
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Приобретенные:
1. Дискогенная (спондилогенная миелопатия).
2. Атеросклеротическая миелопатия.
3. Карциноматозная миелопатия.
4. Посттравмитическая миелопатия.
6. Миелопатия при хронических менингитах.
7. Радиационная миелопатия.
8. Идиопатические инцфекционные или постинфекционные (острые, хронические, рецидивирующие, поствакцинальные).
9. Метаболические (при сахарном диабете, диспротеинемиях).
Демиелинизирующие заболевания (генетически обусловленные), вызывающие миелопатию:
1. Лизосомальные болезни накопления.
4. Митохондральная лейкодистрофия.
6. Амиотрофия невральная Шарко-Мари.
7. Гипертрофическая интерстециальная Дежерина-Сотта.
9. Синдром Руси-Леви.
10. Болезнь Пелицеуса-Мерцбахера.
Диагностика
Диагностические критерии
Жалобы и анамнез: на слабость в конечностях, ограничение активных и пассивных движений, нарушение походки. В анамнезе различные патологические процессы нервной системы и других систем.
Лабораторные исследования:
1. Общий анализ крови с целью исключения анемии, воспалительного процесса.
2. Общий анализ мочи с целью исключения уронефрологической патологии.
3. Микрореакция, реакция Вассермана.
4. Биохимический анализ крови: сахар, холестерин.
Инструментальные исследования:
1. Электромиография. ЭМГ исследование позволяет уточнить топику процесса, но не его этиологию.
2. Рентгенография позвоночника для исключения остеопороза, остеохондроза.
3. Магниторезонансная томография позвоночника и спинного мозга выявляет сдавление спинного мозга, отек или атрофию спинного мозга и другую патологию спинного мозга
Показания для консультаций специалистов:
4. Врач ЛФК для назначения индивидуальных занятий лечебной физкультуры, ортопедических укладок.
5. Врач-физиотерапевт для назначения физиотерапевтических процедур.
Минимум обследования при направлении в стационар:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Кал на яйца глист.
Основные диагностические мероприятия:
1. Общий анализ крови.
2. Общий анализ мочи.
4. Неврологический осмотр.
5. Консультация ортопеда.
6. Консультация протезиста.
8. МРТ спинного мозга.
9. Рентгенография позвоночника.
Перечень дополнительных диагностических мероприятий:
1. УЗИ органов брюшной полости.
3. УЗИ органов брюшной полости, почек.
5. Компьютерная томография головного мозга.
6. Анализ мочи на обменные нарушения.
Дифференциальный диагноз
Заболевание
Этиология
Патогенез заболевания
Начало, возраст
Клиническая симптоматика
Исход, прогноз
Остеохондроз позвоночника, срединные и срединно-боковые грыжи диска
Постепенно, на протяжении нескольких лет, увеличение остеофитов сопровождается хронической травматизацией мозговых оболочек, спинного мозга и его сосудов
Атеросклероз сосудов спинного мозга
Нарушение кровообраще-ния, ишемия спинного мозга
Заболевают преимуществен-но люди пожилого и старческого возраста
Прогрессирующие спастико-атрофические параличи, разлитые фасцикуляции, бульбарные симптомы при минимальных дефектах чувствительности
Неуклонно прогрессирует, тяжело инвалидизирует больного
Карциноматоз-
ная миелопатия
Лимфома, рак легкого, лейкоз и другие онкологические заболевания
В любом возрасте, в результате онкологического заболевания. Симптомы проявляются через 6 мес., 3 года после диагностики опухоли
Быстро нарастающая вялая параплегия, которой иногда предшествуют боли в спине и корешковые боли. При восходящем течении могут возникать нарушения дыхания с летальным исходом
Травма спинного мозга
Нарушение кровообраще-ния, травматическое поражение
После повреждения спинного мозга развивается различной выраженности спинальный синдром
Параличи или парезы, расстройства чувствительности, тазовые нарушения
Часто присоединяются интеркуррент-
ные инфекции, чаще всего сепсис или уросепсис
При хронических менингитах туберкулезного или сифилити- ческого характера
Нейроинфекции туберкулезной, сифилитической этиологии
Вовлечение в процесс сосудов постепенно приводит к их облитерации с развитием ишемических очагов в спинном мозге
В зависимости от уровня поражения заболевания проявляется тетра- или парапарезами, выпадением чувствительности, тазовыми нарушениями
Неблагоприят- ный, но в некоторых случаях удается добиться определенного улучшения путем назначения специфической терапии
После лучевой терапии по поводу рака гортани или глотки при применении больших доз облучения
Некроз спинного мозга на почве облитерации спинномозговых артерий
Клиническая картина формируется медленно, через 6-36 месяцев (в среднем 12 месяцев) после облучения области средостения, шеи или головы
Восходящие парестезии, выпадение преимущественно поверхностной чувствительности, спастические парезы и нарушение функций тазовых органов
Наряду с признаками поражения шейного отдела спинного мозга длительное время может сохраняться и синдром Броун-Секара
В большинстве случаев неуклонно прогрессирует, приводит к гибели больного, однако иногда процесс может стабилизиро-ваться и даже подвергаться обратному развитию
Демиелиниза-ция головного и спинного мозга
В детском возрасте
Признаки поражения головного и спинного мозга. Спастические парезы, пирамидная симптоматика, судороги, задержка психомоторно-
го развития
Неуклонно прогрессирую-
щее. Прогноз неблагоприят-ный
Лечение
Тактика лечения: зависит от клинической формы миелопатии, этиологии заболевания. Лечение основного заболевания. Симптоматическое лечение.
Цель лечения: улучшение двигательной активности, увеличение силы и объема активных движений, предупреждение осложнений (контрактур, атрофий, пролежней), приобретение навыков самообслуживания, социальная адаптация, улучшение качества жизни.
Немедикаментозное лечение
Медикаментозное лечение
Лечение препаратами, действующими на сосудистую систему, улучшающими реологические свойства крови и микроциркуляцию, проводится в виде последовательных курсов, каждый из них длительностью 2-3 недели. Применяются в возрастных дозировках трентал, кавинтон, танакан.
Препараты, улучшающие метаболизм: церебролизин, актовегин, пирацетам, пиритинол, гингко-билоба.
Противосудорожная терапия при эпилептическом синдроме.
Профилактические мероприятия:
— профилактика вирусных и бактериальных инфекций;
Дальнейшее ведение: регулярное занятия ЛФК, ортопедические вмешательства, обучение родителей навыкам массажа, ЛФК, ортопедические укладки.
Перечень основных медикаментов:
— актовегин, ампулы по 80 мг
— винпоцетин (кавинтон), таблетки 5 мг
— дибазол, таблетки 0,02, 0,005
— пиридоксин гидрохлорид (витамин В6), ампулы 5% 1 мл
— преднизолон, таблетки 5 мг
— ранитидина, таблетки 0,15
— тиамин бромид (витамин В1), ампулы 5% 1 мл
— фолиевая кислота, таблетки 0,001
— цианокобаламин (витамин В12), ампулы 200 и 500 мкг
Дополнительные медикаменты:
— вальпроевая кислота (депакин, конвулекс)
— кальций-Д3 Никомед, таблетки
— нейромидин, таблетки 20 мг
— оксибрал, ампулы 2 мл
— омепразола, капсулы 20 мг
— оротат калия, таблетки 0,5
— пентоксифиллин (трентал), таблетки 0,1
— пирацетам, ампулы 5 мл
— танакан, таблетки 40 мг
— церебролизин, ампулы 1 мл
Индикаторы эффективности лечения:
1. Увеличение объема активных движений, мышечного тонуса в пораженных конечностях.
2. Повышение мышечной силы.
3. Улучшение трофики паретичных мышц, двигательных функций.
Госпитализация
Показания к госпитализации (плановая): парезы, параличи, нарушение походки, слабость в конечностях, контрактуры, тазовые нарушения.
Информация
Источники и литература
Информация
Список разработчиков:
Разработчик
Место работы
Должность
Кадыржанова Галия Баекеновна
РДКБ «Аксай», психоневрологическое отделение №3
Серова Татьяна Константиновна
РДКБ «Аксай», психоневрологическое отделение №1
Мухамбетова Гульнара Амерзаевна
КазНМУ, кафедра нервных болезней
Ассистент, кандидат медицинских наук
Балбаева Айым Сергазиевна
РДКБ «Аксай», психоневрологическое отделение №3