фиброз мягкой мозговой оболочки головного мозга что это значит
Фиброз мягкой мозговой оболочки головного мозга что это значит
Материал и методы исследования
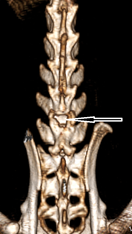
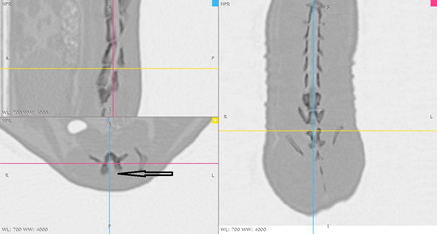
Мультиспиральная компьютерная томография (МСКТ). Однотипность, уровень и объём хирургического вмешательства оценивались проведением под общей анестезией мультиспиральной компьютерной томографии на 5-е сутки эксперимента. МСКТ проводилось на компьютерном томографе SOMATOM Emotion 16 SIEMENS (Германия), с толщиной реформатированных срезов 1.0 мм, с последующим трехмерным анализом изображений в опции мультиформатной реформации изображения (MPR) и 3D-представления объема (Volume Rendering – VRT) в реконструкции. Различий по уровню и объему ламинэктомии не выявлено. Ламинэктомическое окно (костный дефект) составило 2 х 2,5 мм (рис. 1).
Рис. 1. МСКТ-граммы позвоночника крысы на 5-е сутки эксперимента с 3D-реконструкцией
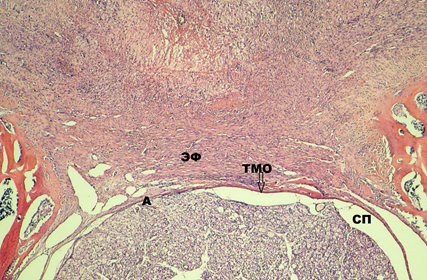
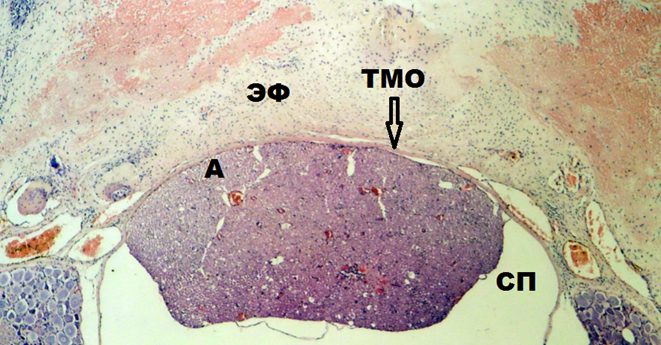
Рис. 2. Гистологический срез на уровне ламинэктомии LVI-SI на 15-е сутки эксперимента.
На 30-е сутки гистологическая картина однотипна с морфологическими изменениями на 15-е сутки эксперимента. У одной крысы из 14 с молекулярно-клеточным повреждением ТМО на 30-е сутки эксперимента выявлено её разволокнение. ТМО истончена и сращена с новообразованной соединительной тканью, а субдурально определяется адгезия спинномозговых нервов между собой и внутренней поверхностью ТМО в зоне ламинэктомического окна. Волокна спинномозговых нервов, прилегающих субдурально к ТМО, имеют очаги с частично разрушенной мягкой мозговой оболочкой, а часть их при этом – демиелинизированы (рис. 3).
Рис. 3. Гистологический срез на уровне ламинэктомии LVI-SI на 30-е сутки эксперимента.
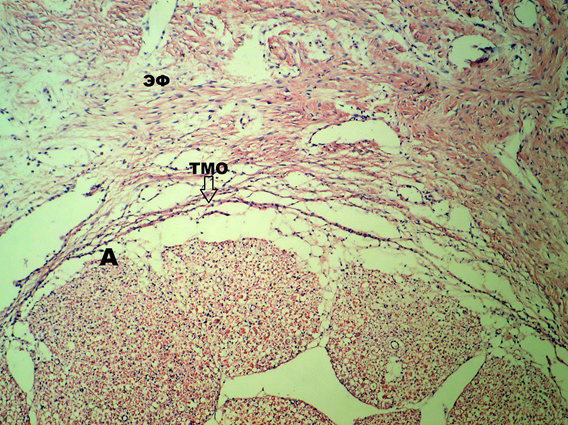
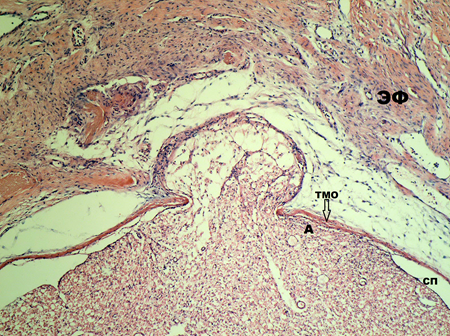
На 100-е сутки эксперимента гистологически у всех крыс определяется 3-я степень градации эпидурального фиброза, плотное сращение ТМО с новообразованной соединительной тканью в эпидуральном пространстве, а субдурально определяется более выраженная адгезия спинномозговых нервов между собой и их сращение с внутренней поверхностью ТМО и более тесное по сравнению со сроками 15 и 30 суток эксперимента (рис. 4). Адгезия спинномозговых нервов может являться результатом не только повреждения ТМО, но может зависеть от выраженности цитокинового каскада (воспалительного процесса) в зоне ламинэктомии и временных характеристик (периодов) заживления раны с возможным нарушением нейротрофической функции и ликвороциркуляции на уровне хирургического вмешательства [2]. Хотя патофизиология все еще недостаточно понятна [13; 22]. В данной работе ТМО рассматривается как барьер, и повреждение его на локальном уровне в месте ламинэктомии приводит к развитию арахноидита, что, возможно, связано с нарушением его проницаемости для цитокинов в ране и повреждением на молекулярно-клеточном уровне. [9; 10; 13]. Следовательно, нужно более бережно относиться к сосудисто-невральным структурам позвоночного канала и ТМО при проведении хирургического вмешательства.
Рис. 4. Гистологический срез на уровне ламинэктомии LVI-SI на 100-е сутки эксперимента.
Из 15 крыс у одной на 30-е сутки эксперимента выявлен дефект ТМО размером 250 микрон (0,25 мм) в зоне оперативного вмешательства, через который спинномозговые нервы проникли в эпидуральное пространство, при этом часть нервных волокон разрушена, а часть волокон сращена с новообразованной соединительной тканью, которая распространяется в эпидуральном пространстве по боковым стенкам позвоночного канала (рис. 5). Формирующаяся соединительная ткань через дефект ТМО проникает и субдурально, где отмечено разрушение отдельных нервных волокон спинномозговых нервов конского хвоста.
Эпимакулярный фиброз
Автор:
Общие сведения
Эпимакулярный фиброз — медленно прогрессирующая возрастная патология, которая вызывает сильное ухудшение зрения. Характерный признак – наличие эпиретинальной мембраны (тонкой пленки), локализующейся преимущественно в центральной области сетчатки. Из-за этого наиболее характерным симптомом является снижение остроты зрения, однако существуют другие проявления патологии.
Достоверно причина развития эпимакулярного фиброза неизвестна. К факторам риска развития заболевания относятся перенесенные травмы глаза, оперативные вмешательства, патологические системные изменения и др.
Статистические данные указывают, что эпимакулярный фиброз чаще развивается у лиц пожилого возраста.
Так, у выборки пациентов в возрасте до 50 лет частота заболевания не превышает 2%. У лиц возрастом 75 лет — 20%.
Сейчас увеличивается актуальность вопроса о своевременной диагностике и подборе наиболее эффективного метода лечения.
На данный момент адекватной лечебной тактикой с выраженным положительным эффектом является только хирургическое вмешательство.
Этиология
Эпимакулярный фиброз — полиэтиологическое и многофакторное заболевание. Достоверно причина возникновения патологии неизвестна. Однако четко прослеживается зависимость частоты выявления эпимакулярного фиброза от возраста пациентов.
Существует прямая зависимость: чем старше пациент, тем более высокий риск формирования патологической эпимакулярной фиброзной мембраны.
Это связано с физиологическими изменениями глазного яблока, которые происходят с возрастом.
Основная причина развития эпимакулярного фиброза — отсоединение вещества стекловидного тела от поверхности сетчатки. Это сопровождается микротравмами, вследствие чего активизируется формирование соединительной ткани в месте повреждения.
Статистика также показывает, что к факторам риска развития эпимакулярного фиброза относится гиперхолестеринемия. Повышенный уровень липопротеидов низкой и очень низкой плотности в крови способствуют негативным структурным изменениям в сосудистой стенке, в частности в сосудах малого калибра, которые находятся в сетчатке глаза. Это нарушает трофику тканей, способствует появлению микротравм, что вызывает усиленное формирование соединительной ткани.
Показано, что эпимакулярный фиброз развивается чаще у людей с системными заболеваниями, напр. диабет (диабетическая ретинопатия), на фоне офтальмологических патологий (окклюзия вен сетчатки, отслойка сетчатки), после проведенных офтальмохирургических мероприятий.
Выделяют также идиопатическую форму заболевания, этиология которой неизвестна.
Патогенез
Основную массу глазного яблока составляет желеобразная структура — стекловидное тело, которое на 99% состоит из воды и занимает 2/3 от всего объема глаза. Формирует шарообразную структуру глаза и обеспечивает его внутреннее давление.
С возрастом количество воды в стекловидном теле постепенно уменьшается. Это естественный физиологический процесс. При этом может сформироваться небольшое пространство между сетчаткой глаза и стекловидным телом. Зачастую это не приводит к неприятным последствиям и протекает бессимптомно. Но иногда это приводит к микротравмам сетчатки.
Повреждения в сетчатой оболочке активируют процессы регенерации. Интенсивно формируется рубцовая ткань, которая плотно прилегает к сетчатой оболочке.
Отслоение задней стенки стекловидного тела способствует появлению микроразрывов на сетчатке. Постепенно формируется эпимакулярная фиброзная мембрана.
Небольшие повреждения внутренней пограничной мембраны, которые формируются после отслойки стекловидного, являются доступом для астроцитов в полость стекловидного тела. Они интенсивно разрастаются и также принимают участие в формировании эпимакулярной соединительнотканной мембраны.
Также существует идиопатический эпимакулярный фиброз, происхождение которого не выяснено.
В строении эпиретинальной мембраны участвуют:
Соединительнотканные структуры хуже пропускают световые лучи, чем прозрачные среды глаза, поэтому сформировавшаяся мембрана является препятствием прохождения света на пути к сетчатке.
Также, при изменении формы рубцовой ткани, изменяется структура и сетчатой оболочки (т.к. соединительная ткань плотно прилегает к сетчатке). Это искажает изображение, проецируемое на область сетчатки глаза.
Если такая соединительнотканная мембрана формируется в области желтого пятна, то существенно снижается острота центрального зрения.
Ухудшение остроты зрения зависит от плотности фиброзных образований и уровня деформации сетчатки (макулярные искажения).
Симптоматика
Характер и выраженность патологических симптомов при развитии эпимакулярного фиброза, которые испытывает пациент, преимущественно зависят от:
Клинические проявления заболевания развиваются постепенно. Скорость их прогрессирования обусловлена временем формирования мембраны, частотой микротравм сетчатки, их объемом и т.д.
Интенсивность клинических проявлений варьируется от скрытого или стертого течения до тяжелых нарушений со стороны зрения.
В начале развития заболевания возможно незначительное ухудшение зрения, которое проявляется слабым помутнением или искажением изображения. Нередко начальный этап протекает скрыто и бессимптомно, что способствует дальнейшему развитию патологии и нарастанию патологических проявлений.
Вместе с прогрессированием роста эпимакулярной фиброзной мембраны снижается острота зрения, изображение становится более мутным, предметы размыты. Однако это происходит медленно и больной практически не замечает изменений. Частой жалобой является появление незначительного искажения предметов.
В случае одновременного формирования фиброзной мембраны и локальной отслойки макулы значительно страдает острота зрения. Даже после оперативного лечения редко наблюдается полное восстановление остроты зрения.
Динамику нарастания патологической симптоматики разделяют на 3 стадии:
Такой отблеск может быть единственным симптомом начала развития заболевания и диагностируется случайно во время офтальмологического обследования.
В этом случае сморщивание макулы нередко сопровождается ретинальным отеком, мелкими кровоизлияниями, редкими отслойками желтого пятна.
Подобные мембраны носят название «морщинистой мембраны».
Диагностика
Оптическая когерентная томография глаза
Проводится для диагностики эпимакулярного фиброза и определения его стадии. Также позволяет объективно оценить негативные влияния фиброзной мембраны на макулу, напр. утолщение сетчатки в этой области, возможные тракционные влияния стекловидного тела на сетчатку.
Метод применятся в послеоперационном периоде для отслеживания заживления и восстановления архитектоники сетчатой оболочки после оперативного вмешательства.
Для проведения лечения наша клиника предлагает своим пациентам целый комплекс современных аппаратов и методик, позволяющих гарантированно в кратчайшие сроки добиться наилучших результатов.
Лечение

Хирургическое лечение эпимакулярного фиброза — не экстренная операция. Ее проводят в плановом порядке.
Существует много оперативных методик лечения этого заболевания, однако в них выделяют основные этапы:
Преимущества данного этапа:
2. Непосредственное удаление эпиретинальной мембраны. После нахождения внешнего края фиброзной мембраны тонким пинцетом аккуратно приподнимается ее край под углом. Недопустимо приподнятие края перпендикулярно из-за риска появления микроразрывов сетчатки!
Движениями пинцета по кругу хирург осуществляет удаление, постепенно отслаивая мембрану от периферии к центру.
3. Удаление внутренней пограничной мембраны.
4. Лечение микроразрывов сетчатки. После удаления фиброзной мембраны внутренняя поверхность сетчатки тщательно осматривается для выявления ее повреждений и разрывов. После определения их локализации хирург производит лазерную ретинопексию или криоретинопексию (в случае если разрывы не отягощены скоплением субретинальной жидкости).
Если такое скопление есть, то производится внутренний дренаж под газовой тампонадой или давлением воздуха.
В послеоперационном периоде производится бинокулярная повязка, которая обеспечивает благоприятные условия для заживления операционных ран.
Периодически необходимы осмотры и консультации офтальмолога для мониторинга восстановления сетчатки и своевременной диагностики осложнений, если таковые имеются.
О причинах возникновения и лечении эпиретинальной мембраны смотрите в видео
Наши цены
Стоимость лечения зависит от выбранного метода (аппаратное или хирургическое), количества рекомендованных процедур и т.д. Комплексное обследование в нашей клинике от 4 000 руб. С ценами на все виды диагностических исследований, процедур на аппаратах и хирургические вмешательства можно посмотреть здесь.
Уточнить все интересующие подробности, цены на услуги и записаться на консультацию к специалисту Вы можете по телефонам: 8(800)777-38-81 (звонок бесплатный для всех телефонов РФ) и московскому номеру 8(499)322-36-36 или онлайн, воспользовавшись соответствующей формой на сайте.
location_on Семёновский переулок, дом 11 (м.Семеновская)
Неврология острой черепно-мозговой травмы
Черепно-мозговая травма (ЧМТ) относится к наиболее распространенным видам повреждений и составляет до 50% всех видов травм, а в последние десятилетия характеризуется как тенденцией роста удельного веса травм мозга, так и их утяжелением. Таким образом, ЧМТ все больше становится мультидисциплинарной проблемой, актуальность которой возрастает для нейрохирургов, неврологов, психиатров, травматологов, рентгенологов и др. В то же время последние наблюдения показывают недостаточное качество, несоблюдение преемственности консервативной терапии.
Выделяют несколько основных типов взаимосвязанных патологических процессов:
Основу патологоанатомической картины изолированных повреждений головного мозга составляют первичные травматические дистрофии и некрозы, расстройства кровообращения и организация тканевого дефекта. Сотрясения головного мозга характеризуются комплексом взаимосвязанных дестpуктивных, pеактивных и компенсатоpно-пpиспособительных процессов, протекающих на ультpастpуктуpном уровне в синаптическом аппарате, нейронах, клетках. Ушиб мозга — повреждение, характеризующееся наличием в веществе мозга и в его оболочках макроскопически видимых очагов деструкции и кровоизлияний, в части случаев сопровождающихся повреждением костей свода, основания черепа. Непосредственное повреждение при ЧМТ гипоталамо-гипофизарных, стволовых структур и их нейромедиаторных систем обусловливает своеобразие стрессорного ответа. Нарушение метаболизма нейромедиаторов — важнейшая особенность патогенеза ЧМТ. Высокочувствительным к механическим воздействиям является мозговое кровообращение. Основные изменения, развивающиеся при этом в сосудистой системе, выражаются спазмом или расширением сосудов, а также повышением проницаемости сосудистой стенки. Непосредственно с сосудистым фактором связан и другой патогенетический механизм формирования последствий ЧМТ — нарушение ликвородинамики. Изменение продукции ликвора и его резорбции в результате ЧМТ связано с повреждением эндотелия хориоидных сплетений желудочков, вторичными нарушениями микроциркуляторного русла мозга, фиброзом мозговых оболочек, в отдельных случаях — ликвореей. Эти нарушения приводят к развитию ликворной гипертензии, реже — гипотензии.
При ЧМТ в патогенезе морфологических нарушений значительную роль наряду с непосредственным повреждением нервных элементов играют гипоксические и дисметаболические нарушения. ЧМТ, особенно тяжелая, вызывает расстройства дыхания и кровообращения, что усугубляет имеющиеся дисциркуляторные церебральные нарушения и в совокупности приводит к более выраженной гипоксии мозга.
В настоящее время (Лихтерман Л.Б., 1990) выделяют три базисных периода в течение травматической болезни головного мозга: острый, промежуточный, отдаленный.
Острый период определяется взаимодействием травматического субстрата, реакций повреждения и реакций защиты и является промежутком времени от момента повреждающего воздействия механической энергии до стабилизации на том или ином уровне нарушенных общемозговых и общеорганизменных функций либо смерти пострадавшего. Протяженность его составляет от 2 до 10 недель в зависимости от клинической формы ЧМТ.
Промежуточный период характеризуется рассасыванием и организацией участков повреждений и развертыванием компенсаторно-приспособительных процессов до полного или частичного восстановления или устойчивой компенсации нарушенных функций. Протяженность промежуточного периода при нетяжелой ЧМТ — до 6 месяцев, при тяжелой — до года.
Отдаленный период является завершением или сосуществованием дегенеративных и репаративных процессов. Протяженность периода при клиническом выздоровлении — до 2—3 лет, при прогредиентном течении — неограниченна.
Классификация острой черепно-мозговой травмы
Все виды ЧМТ принято разделять на закрытые травмы мозга, открытые и проникающие. Закрытая ЧМТ представляет собой механическое повреждение черепа и головного мозга, вследствие чего возникает ряд патологических процессов, определяющих тяжесть клинических проявлений травмы. K открытой ЧМТ следует относить повреждения черепа и головного мозга, при которых имеются раны покровов мозгового черепа (повреждения всех слоев кожи). Проникающие повреждения предусматривают нарушение целостности твердой мозговой оболочки.
Классификация черепно-мозговой травмы (Гайдаp Б.В. и соавт., 1996):
При этом очень важно определить:
Необходимо также классифицировать ЧМТ по тяжести состояния пострадавшего, оценка которого включает изучение минимум трех слагаемых:
Выделяют пять градаций состояния больных с ЧМТ.
Удовлетворительное состояние. Критерии:
Угроза для жизни (при адекватном лечении) отсутствует; прогноз восстановления трудоспособности обычно хороший.
Состояние средней тяжести. Критерии:
Угроза для жизни (при адекватном лечении) незначительна. Прогноз восстановления трудоспособности чаще благоприятный.
Тяжелое состояние. Критерии:
Угроза для жизни значительная, во многом зависит от длительности тяжелого состояния. Прогноз восстановления трудоспособности порой малоблагоприятный.
Крайне тяжелое состояние. Критерии:
Угроза для жизни максимальная, во многом зависит от длительности крайне тяжелого состояния. Прогноз восстановления трудоспособности часто малоблагоприятный.
Терминальное состояние. Критерии:
Выживание, как правило, невозможно.
Клиническая картина острой черепно-мозговой травмы
Сотрясение головного мозга. Клинически представляет собой единую функционально обратимую форму (без разделения на степени). При сотрясении головного мозга возникает ряд общемозговых нарушений: потеря сознания или в легких случаях кратковременное его затемнение от нескольких секунд до нескольких минут. В последующем сохраняется оглушенное состояние с недостаточной ориентировкой во времени, месте и обстоятельствах, неясным восприятием окружающего и суженным сознанием. Часто обнаруживается ретроградная амнезия — выпадение памяти на события, предшествующие травме, реже антероградная амнезия — выпадение памяти на последующие за травмой события. Реже встречается речевое и двигательное возбуждение. Больные предъявляют жалобы на головную боль, головокружение, тошноту. Объективным признаком является рвота. Неврологический осмотр обычно выявляет незначительные рассеянные симптомы: орального автоматизма (хоботковый, носогубной, ладонно-подбородочный); неравномерность сухожильных и кожных рефлексов (как правило, наблюдается снижение брюшных рефлексов, их быстрая истощаемость); умеренно выраженные или непостоянные пирамидные патологические знаки (симптомы Россолимо, Жуковского, реже — Бабинского). Часто отчетливо проявляется мозжечковая симптоматика: нистагм, мышечная гипотония, интенционный тремор, неустойчивость в позе Ромберга. Характерной особенностью сотрясений головного мозга является быстрый регресс симптоматики, в большинстве случаев все органические знаки проходят в течение 3 суток. Более стойкими при сотрясениях головного мозга и ушибах легкой степени оказываются различные вегетативные и, прежде всего, сосудистые нарушения. К ним относятся колебания артериального давления, тахикардия, акроцианоз конечностей, разлитой стойкий дермографизм, гипергидроз кистей, стоп, подмышечных впадин.
Ушиб головного мозга (УГМ) характеризуется очаговыми макроструктурными повреждениями мозгового вещества различной степени (геморрагия, деструкция), а также субарахноидальными кровоизлияниями, переломами костей свода и основания черепа.
Ушиб мозга легкой степени тяжести клинически характеризуется кратковременным выключением сознания после травмы до нескольких десятков минут. По его восстановлении типичны жалобы на головную боль, головокружение, тошноту и др. Как правило, отмечаются ретро-, кон-, антероградная амнезия, рвота, иногда повторная. Жизненно важные функции обычно без выраженных нарушений. Могут встречаться умеренные тахикардия, иногда артериальная гипертензия. Неврологическая симптоматика обычно мягкая (нистагм, легкая анизокория, признаки пирамидной недостаточности, менингеальные симптомы и др.), преимущественно регрессирующая на 2—3-й неделе после ЧМТ. При УГМ легкой степени, в отличие от сотрясения, возможны переломы костей свода черепа и субарахноидальное кровоизлияние.
Ушиб мозга средней степени тяжести клинически характеризуется выключением сознания после травмы продолжительностью до нескольких десятков минут и даже часов. Выражены кон-, ретро-, антероградная амнезия, головная боль, нередко сильная. Может наблюдаться многократная рвота. Встречаются нарушения психики. Возможны преходящие расстройства жизненно важных функций: брадикардия или тахикардия, повышение АД; тахипноэ без нарушений ритма дыхания и проходимости трахеобронхиального дерева; субфебрилитет. Часто выражены менингеальные симптомы. Улавливаются и стволовые симптомы: нистагм, диссоциация менингеальных симптомов, мышечного тонуса и сухожильных рефлексов по оси тела, двусторонние патологические знаки и др. Отчетливо проявляется очаговая симптоматика, определяемая локализацией ушиба мозга: зрачковые и глазодвигательные нарушения, парезы конечностей, расстройства чувствительности и т.д. Органическая симптоматика постепенно в течение 2—5 недель сглаживается, но отдельные симптомы могут наблюдаться длительное время. Часто наблюдаются переломы костей свода и основания черепа, а также значительное субарахноидальное кровоизлияние.
Ушиб мозга тяжелой степени тяжести клинически характеризуется выключением сознания после травмы продолжительностью от нескольких часов до нескольких недель. Часто выражено двигательное возбуждение, наблюдаются тяжелые угрожающие нарушения жизненно важных функций. В клинической картине тяжелых УГМ доминирует стволовая неврологическая симптоматика, которая в первые часы или сутки после ЧМТ перекрывает очаговые полушарные симптомы. Могут выявляться парезы конечностей (вплоть до параличей), подкорковые нарушения мышечного тонуса, рефлексы орального автоматизма и т.д. Отмечаются генерализованные или фокальные эпилептические припадки. Очаговые симптомы регрессируют медленно; часты грубые остаточные явления, прежде всего со стороны двигательной и психической сфер. УГМ тяжелой степени часто сопровождается переломами свода и основания черепа, а также массивным субарахноидальным кровоизлиянием.
Несомненным признаком переломов основания черепа является назальная или ушная ликворея. Положительным при этом является “симптом пятна” на марлевой салфетке: капля кровянистой цереброспинальной жидкости образует красное пятно в центре с желтоватым ореолом по периферии.
Подозрение на перелом передней черепной ямки возникает при отсроченном появлении периорбитальных гематом (симптом очков). При переломе пирамиды височной кости часто наблюдается симптом Бэттла (гематома в области сосцевидного отростка).
Сдавление головного мозга — пpогpессиpующий патологический процесс в полости черепа, возникающий вследствие травмы и вызывающий дислокацию и ущемление ствола с развитием угрожающего для жизни состояния. При ЧМТ сдавление головного мозга встречается в 3—5% случаев как на фоне УГМ, так и без него. Среди причин сдавления на первом месте стоят внутpичеpепные гематомы — эпидуpальные, субдуpальные, внутpимозговые и внутpижелудочковые; далее следуют вдавленные переломы костей черепа, очаги pазмозжения мозга, субдуpальные гигpомы, пневмоцефалия.
Kлиническая каpтина сдавления головного мозга выражается жизненно опасным нарастанием через определенный промежуток времени (так называемый светлый промежуток) после травмы или непосредственно после нее общемозговых симптомов, пpогpессиpованием нарушения сознания, очаговых проявлений, стволовых симптомов.
Осложнения черепно-мозговой травмы
Hаpушения жизненно важных функций — расстройство основных функций жизнеобеспечения (внешнего дыхания и газообмена, системного и регионарного кровообращения). В остром периоде ЧМТ среди причин острой дыхательной недостаточности преобладают ухудшения вентиляции легких, связанные с нарушением проходимости дыхательных путей, вызванной скоплением секрета и рвотных масс в полости носоглотки с последующей их аспирацией в трахею и бронхи, западением языка у больных в коматозном состоянии.
Дислокационный процесс: височно-тенториальное включение, представляющее смещение медиобазальных отделов височной доли (гиппокамп) в щель вырезки намета мозжечка и вклинение миндалин мозжечка в большое затылочное отверстие, характеризующееся сдавлением бульбарных отделов ствола.
Гнойно-воспалительные осложнения подpазделяются на внутpичеpепные (менингит, энцефалит и абсцесс мозга) и внечеpепные (пневмония), геморрагические (внутpичеpепные гематомы, инфаркты мозга).
Схема обследования пострадавших с черепно-мозговой травмой
Организация и тактика консервативного лечения пострадавших с острой ЧМТ
Как правило, пострадавшим с острой ЧМТ следует обращаться в ближайший травматологический пункт или медицинское учреждение, где проводятся первичное медицинское обследование и оказание неотложной медицинской помощи. Факт травмы, его тяжесть и состояние пострадавшего должны подтверждаться соответствующей медицинской документацией.
Лечение больных, независимо от тяжести ЧМТ, должно проводиться в стационарных условиях в нейрохирургическом, неврологическом или травматологическом отделениях.
Первичная врачебная помощь оказывается по неотложным показаниям. Их объем, интенсивность определяются тяжестью и видом ЧМТ, выраженностью общемозгового синдpома и возможностью предоставления квалифициpованной и специализиpованной помощи. В первую очередь проводятся мероприятия по устранению нарушений проходимости дыхательных путей и сердечной деятельности. При судорожных припадках, психомоторном возбуждении вводится внутримышечно или внутривенно 2—4 мл раствора диазепама. При признаках сдавления головного мозга применяют мочегонные препараты, при угрозе отека мозга — сочетание “петлевых” и осмодиуретиков; экстренная эвакуация в ближайшее нейрохирургическое отделение.
Для нормализации мозгового и системного кpовообpащения во все периоды травматической болезни используют вазоактивные пpепаpаты, при наличии субарахноидального кровоизлияния применяют гемостатические и антиферментные средства. Ведущее значение в лечении больных с ЧМТ отводится нейpометаболическим стимулятоpам: пиpацетам, который стимулирует метаболизм неpвных клеток, улучшает коpтико-субкоpтикальные связи и оказывает пpямое активиpующее влияние на интегpативные функции мозга. Кроме того, широко используют нейропротективные препараты. Для повышения энеpгетического потенциала мозга показано применение глютаминовой кислоты, этилметилгидроксипиридина сукцината, витаминов группы В и С. Для коppекции ликвоpодинамических наpушений у больных с ЧМТ шиpоко используются дегидpатационные сpедства. Для пpедупpеждения и тоpможения pазвития спаечных пpоцессов в оболочках головного мозга и лечения посттpавматических лептоменингитов и хоpеоэпендиматитов используются так называемые pассасывающие сpедства.
Срок лечения определяется динамикой регресса патологической симптоматики, но предполагает строгий постельный режим в первые 7—10 дней с момента травмы. Длительность пребывания в стационаре при сотрясениях головного мозга должна быть не менее 10—14 суток, при ушибах легкой степени тяжести — 2—4 недели.
А.Ю. ЕМЕЛЬЯНОВ, начальник кафедры нервных болезней Военно-медицинской академии им. С.М. Кирова (Санкт-Петербург), профессор, доктор медицинских наук